Small Oral Vestibule and a Method for its Correction
Annotation
The article presents clinical cases of patients with a small oral vestibule, which is a mucogingival anomaly. Mucogingival abnormalities are among the pressing issues of dentistry. Mucogingival anomalies are understood to include the small vestibule of the mouth, short frenules of the lips, tongue, and mucoalveolar cords. The literature data confirm the influence of such anomalies on the functional state of the periodontium. The development of localized gum recession, periodontitis, and diastema are a consequence of this pathology. First of all, this is due to the lack of sufficient width of the attached gum, which provokes chronic injury when chewing food, and the mechanism of bone resorption is triggered. Short rough frenules of the upper and lower lip and mucoalveolar cords play an important role in the occurrence of gum recession. Timely diagnosis and elimination of pathology by frenulo- and vestibuloplasty operations can prevent the occurrence of tissue destruction. The authors propose methods to diagnose and to correct the anomaly.
Keywords: small vestibule of the oral cavity, anomalies of the vestibule of the oral cavity, vestibuloplasty
Unfortunately, the article is available only in Russian
Введение
С каждым годом растет тенденция к росту пациентов с зубочелюстными аномалиями. Причины возникновения могут быть как экзогенного, так и эндогенного характера. Что может спровоцировать? Это инфекционные заболевания, перенесенные в раннем детском возрасте. С каждым годом увеличивается количество детей, находящихся на искусственном вскармливании. Нарушение носового дыхания, гормональные нарушения, а также перенесенные в детстве воспалительные заболевание зубов и челюстей являются предрасполагающими факторами. Кроме того, предрасполагают и ряд вредных привычек в детстве.
Все выявленные при рождении отклонения от нормы называют врожденными заболеваниями. Существует такое понятие, как тератогенные заболевания. Они развиваются на разных стадиях эмбриогенеза. Провоцируют этот порок раздражители внешней и внутренней среды во время беременности матери. Одна из чаще встречаемых врожденных патологий – это расщелина верхней губы и расщелина неба. Нарушения могут быть как в положении зубов, количестве их, размере и формы, строении тканей, так и в изменении прикуса. Отсутствие профилактики и планового осмотра у врача-стоматолога в раннем детском возрасте могут приводить к нарушению прикуса. При нарушении прикуса страдает и дыхание, и речь [Ксембаев и др., 2021; Сутаева и др., 2025].
Короткие грубые уздечки верхней и нижней губы и слизисто-альвеолярные тяжи играют важную роль в возникновении рецессии десны и диастем [Александрова, 2022]. Своевременная диагностика и устранение патологии с помощью операций френуло- и вестибулопластики позволяют предотвратить возникновение деструкции тканей пародонта [Рединова и др., 2024].
Функциональная активность пародонта связана с анатомическими особенностями зубочелюстной системы, особенно преддверия полости рта. Первые признаки не нормы, изменения в пародонте являются показанием к пластике преддверия.
Данные иностранных источников свидетельствуют о необходимости хирургического вмешательства только в случаях патологических изменений в пародонте. В обзоре отечественной литературы приводят ряд случаев, когда при нехватке кератинизированной десны очаговые поражения пародонта в вестибулярном отделе челюсти более выраженные, чем в боковых участках. В данную категорию входят короткие или неправильно прикрепленные уздечки верхней и нижней губы, мелкое преддверие полости рта [Ponzoni et al., 2013; Soliman, 2021].
Воспалительные и дистрофические процессы в челюстно-лицевой области могут служить провокационным фактором в развитии аномалий преддверия полости рта. Происходит ряд изменений в сосудистом русле. Нежелательные последствия проявляются в виде гипоксии, нарушении обмена веществ и дистрофических изменениях в пульпе, пародонте. Пластика слизистых тяжей не проводится при инфекционных заболеваниях, высокой температуре, воспалительных заболеваниях полости рта, онкологии, психических нарушениях и болезнях крови [Степанова и др., 2023; Хафизова и др., 2024; Хабака и др., 2025].
Невозможность выполнения полноценных движений зубной щетки при чистке зубов приводит к нарушению гигиенического статуса у пациентов с анатомо-функциональными нарушениями мукогингивального комплекса [Каримов и др., 2025].
Анатомически в преддверии полости рта выделяют свободную десну, прикрепленную десну и подвижную слизистую. Свободная десна представлена маргинальным краем и сосочками. Прикрепленная десна – это зона, которая идет за свободной и фиксирована к надкостнице альвеолярного гребня. Уровень прикрепленной десны не должен быть менее 1 см. Далее десна переходит в подвижную слизистую. Подвижная слизистая представлена мышечными тяжами, идущими от края начала прикрепленной десны до внутренней поверхности губы и щеки [Сутаева и др., 2025].
Прежде чем врач стоматолог осмотрит полость рта, делается внешний осмотр. При внешнем осмотре необходимо оценивать размеры нижней трети лица и выраженность носогубных складок. Проблему мелкого преддверия видно по особенностям подбородочной зоны. Наличие выраженной складки, а порой и морщины в зоне подбородка, а также выраженное снижение нижней трети лица являются признаками мелкого преддверия (рисунок 1a, b). Когда на прием попадает пациент подросткового возраста, нужно понимать, что для его возраста нехарактерно наличие морщинок, в частности в области подбородка [Сутаева и др., 2025].
a 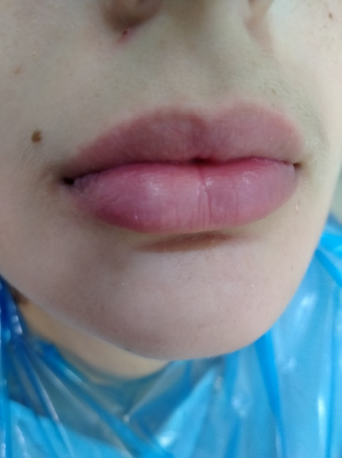 b
b 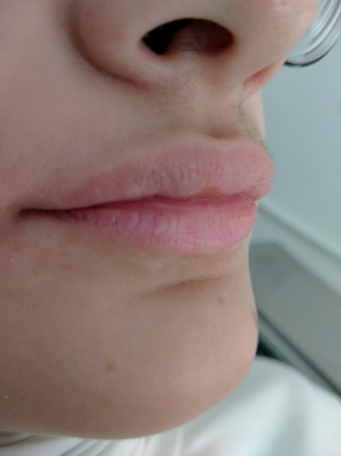
Рис. 1. Мелкое преддверие полости рта:
a – снижение нижней трети лица; b – морщинка на подбородке
Fig. 1. Small Oral Vestibule:
a – reduction of the lower third of the face; b – a wrinkle on the chin
Мануально проводится оттягивание нижней губы и оценивается состояние пародонта в области фронтальных нижних зубов. Необходимо оценить цвет, тургор, фенотип десны, уровень прикрепленной десны и уздечки, уровень прикрепления щечных тяжей. Глубина преддверия полости рта оценивается расстоянием от края десны центральных зубов до складки, соединяющей десну и подвижную слизистую оболочку губы без величины зубодесневого желобка. Чтоб определить начало прикрепленной десны, берут зонд, прикладывают боковой поверхностью к подвижной слизистой и двигают по направлению от апекса к коронкам. Зона, где зонд не смещает подвижную слизистую, является прикрепленной. Далее с помощью пародонтального зонда измеряется глубина десневого желобка и вычитается от измеренной высоты [Сутаева и др., 2025].
При планировании хирургического вмешательства рекомендовано проконсультироваться с ортодонтом, так как при изменении положения зубов возможны моменты саморегуляции и улучшения состояния в тканях пародонта. Если пациенту требуется ортодонтическое расширение нижней челюсти, то, скорее всего, на саморегуляцию можно не рассчитывать. Смещение зубов в оральную сторону спровоцирует углубление преддверия.
Вестибулопластика позволит устранить натяжение мягких тканей, замедлить прогрессирование рецессии, а также спровоцировать феномен «наползающего прикрепления» [Степанов и др., 2022; Shrestha et al., 2021].
Цель исследования
Провести анализ клинических случаев пациентов с мелким преддверием полости рта от диагностики до хирургического лечения.
Материалы и методы
В Республиканскую стоматологическую поликлинику имени Магомеда Максудова республики Дагестан на кафедру стоматологии факультета повышения квалификации и профессиональной переподготовки специалистов ФГБОУ ВО «Дагестанский государственный медицинский университет» очень часто бывают направлены пациенты с проблемами пародонта из разных регионов республики, среди них и пациенты с мелким преддверием полости рта. В основном эти пациенты и не подозревают о диагнозе, который будет выставлен в итоге. Чаще пациентов беспокоит оголение шеек и дискомфорт в области фронтальных нижних зубов.
Разберем два клинических случая с данной патологией.
Клинический случай № 1. Пациентка женского пола, 25 лет, обратилась с жалобой на опущение десны в области передних зубов и повышенную чувствительность. При осмотре полости рта выявлены рецессии десны в области центральных резцов нижней челюсти. При оттягивании губы в области фронтальных зубов – выраженное побледнение десневого края, что говорит о нарушении кровотока. Фиброзные тяжи ярко выражены и высоко прикреплены. При измерении глубины преддверия с помощью пародонтального зонда уровень прикрепленной десны в участке боковых резцов и клыков – до 2 мм, а у центральных зубов отсутствует, что свидетельствует о мелком преддверии полости рта (рисунок 2а).
Пациентке рекомендована вестибулопластика. Нами решено провести операцию по Эдллану – Мейхеру. Пациентка считает себя соматически здоровой. Перед вмешательством направлена на дополнительные анализы, такие как общий анализ, RW, ВИЧ, гепатиты. Результаты анализов без патологий.
Проведены следующие этапы операции:
- Медикаментозная обработка операционного поля раствором хлоргекседина 0,05 %.
- Инфильтрационная анестезия «Артикаин инибса» по переходной складке во фронтальном отделе нижней челюсти. Инфильтрационная анестезия позволила приподнять слизистый слой от мышечных тяжей.
- Отступя 1,2 сантиметра от края десны, с помощью скальпеля № 11 проводим дугообразный разрез по слизистой нижней губы от клыка справа до клыка слева. Не позволяем скальпелю погружаться глубже слизистого слоя, не рассекая мышечные ткани.
- Хирургическим пинцетом Адсона и лезвием № 15 с отсепаровываем слизистый лоскут.
- Слизистый лоскут поднимаем и все мышцы с помощью распатора смещаем апикально.
- Лоскут укладываем на тело челюсти и фиксируем к надкостнице (рисунок 2b).
- Открытую рану на губе покрываем адгезивным гелем «Асепта адгезивная».
- На подбородок снаружи давящую повязку из марли и бинта на 2 часа.
В послеоперационный период рекомендовано в процессе схождения анестезии использовать местно холод с интервалом 20 минут, ограничение в жесткой и горячей пище, ротовые ванночки с антисептиками (водный раствор хлоргекседина 0,05 % либо мирамистин). Первые три дня после операции ограничить чистку зубов в оперируемом участке, далее приступить к очищению зубов с помощью монопучка, избегая травмы десны. Зоны, где не проводилась операция, чистить обычным способом, выметающими движениями. Снятие швов на 7 день после операции (рисунок 2c). Даны рекомендации через 10 дней после операции приступить к миогимнастике подбородочной зоны. Данный комплекс включает надувание губ, массирование зоны операции языком. Указательным и большим пальцем массировать подбородочную зону в течение месяца с целью смягчения и более быстрого рассасывания рубца.
a 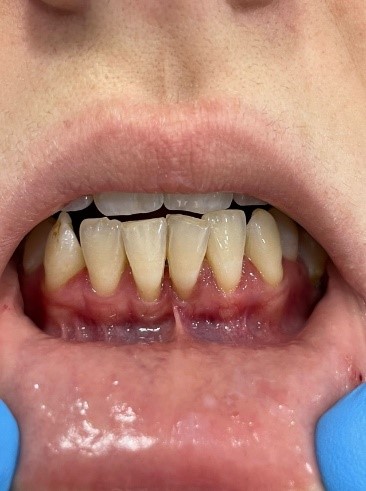 b
b 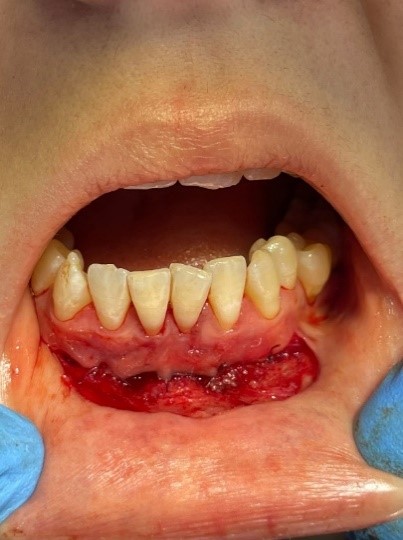 c
c 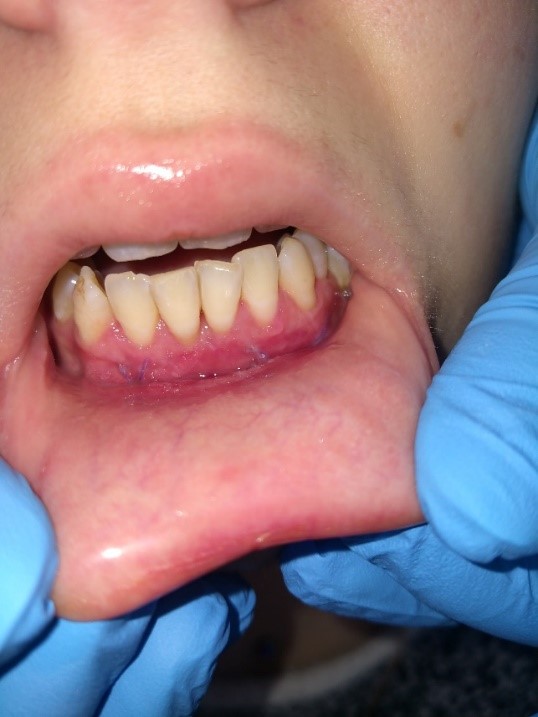
Рис. 2. Мелкое преддверие полости рта:
a – фото до вмешательства; b – фиксация слизистого слоя к надкостнице; c – на этапе снятия швов
Fig. 2. Shallow vestibule of the oral cavity:
a – photo before the intervention; b – fixation of the mucous layer to the periosteum; c – at the stage of removing the seams
Клинический случай № 2. Пациентка 28 лет находится на ортодонтическом лечении. Пришла на прием по рекомендации врача-ортодонта. Осмотр преддверия полости рта показал недостаточное количество прикрепленной десны во фронтальном отделе нижней челюсти. Констатировано мелкое преддверие полости рта, 3 мм прикрепленной десны (рисунок 3a). Рекомендовано углубление преддверия путем вестибулопластики. Сопутствующие соматические заболевания отрицает. Результаты общего анализа крови без видимых патологий.
Проведена операция по углублению преддверия полости рта по Эдлану – Мейхеру. Рассечение и смещение мышечных тяжей апикально (рисунок 3b). Наложение швов с фиксацией слизистого лоскута к надкостнице (рисунок 3c). После снятия швов даны рекомендации (рисунок 3d).
a 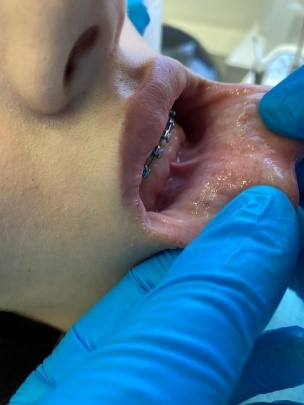 b
b 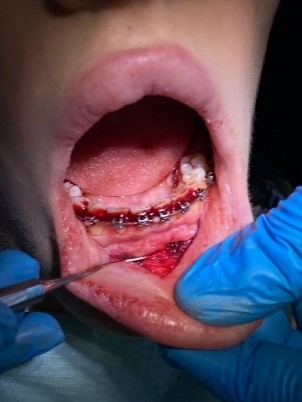 c
c 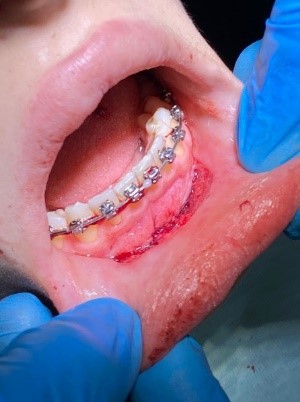 d
d 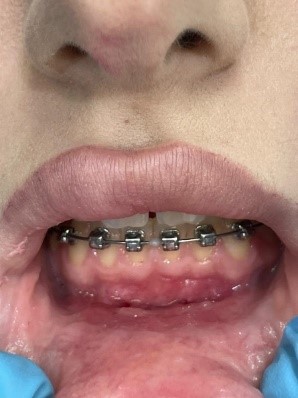
Рис. 3. Мелкое преддверие полости рта: a – мелкое преддверие; b – смещение мышечных тяжей апикально; c – фиксация слизистого слоя к надкостнице; d – углубленное преддверие полости рта
Fig. 3. Small Oral Vestibule: a – small vestibule; b – pical displacement of muscle strands; c – fixation of the mucous layer to the periosteum; d – the deepened vestibule of the oral cavity
Обсуждение
Нами представлено два клинических случая с типичными проблемами пародонта при мелком преддверии полости рта. Первая пациентка пришла с жалобой на опущение десны в области передних нижних зубов (рисунок 2а). Оголение зубов обнаружила полгода назад. Второй клинический случай – это тот момент, когда пациент не видит свою проблему, но врач-ортодонт выявляет ее и перенаправляет к пародонтологу (рисунок 3а). Зачастую пациенты не догадываются о мукогингивальных проблемах. Грамотность врачей-терапевтов, ортодонтов и ортопедов-стоматологов позволяет своевременно диагностировать и предотвратить осложнения тех или иных аномалий.
При подборе способа устранения мелкого преддверия выбор стоял между тремя методиками [Максимова и др., 2021; Ананьева и др., 2022; Воронина и др., 2023; Kwak et al., 2023]. Тунельная вестибулопластика по Гликману проводится путем тупого отслаивания слизистого лоскута. При тонком фенотипе, как у первой пациентки, является противопоказанием. Эта же пациентка отказалась и от второго способа – углубления преддверия с использованием соединительно тканного трансплантата в связи с дополнительной травмой в области донорской зоны [Ананьева и др., 2022; Wyrębek et al., 2021]. Вторая пациентка также отказалась от использования неба в качестве донорской зоны.
В связи с этим принято решение воспользоваться методикой вестибулопластики по Эдлану – Мейхеру. Он является наиболее щадящим и эффективным способом формирования нормального преддверия полости рта. В данной методике хороший доступ, что облегчает ход операции. Несмотря на то, что данный метод разработан достаточно давно, он исключает образование грубого рубца, как при других методах углубления преддверия, и позволяет получить стабильный результат.
Заключение
Вестибулопластика по Эдлану – Мейхеру наших пациентов позволила увеличить объем прикрепленной десны до 1 см. Смещение мышечных тяжей во фронтальном отделе сняло нагрузку с маргинального пародонта. И в первом, и во втором клиническом случае при оттягивании нижней губы признаки ишимизации исчезли. Жалобы на чувство дискомфорта в области нижних резцов исчезли. Вовремя проведенное углубление преддверия полости рта позволило стабилизировать состояние пародонта.
Thanks
Informed consent. Informed consent was obtained from two patients for the publication of the clinical observation. All patient data were de-identified.





Reference lists
Aleksandrova O.V. 2022. Frenulae of the Tongue and Lips: are they there or not? Russian Dental Journal. 26(3): 191–197 (in Russian). doi: 10.17816/1728-2802-2022-26-3-191-197
Ananyeva L.A., Razumova S.N., Lezhava N.L. 2022. Clinical Justification of the Use of Connective Tissue Graft Transplantation Technique as a Surgical Stage for Deepening the Oral Cavity Vestibule in the Treatment of Severe Periodontitis. Dentistry for All. No. 4 (101): 18–21 (in Russian). doi: 10.35556/idr-2022-4(101)18-21
Voronina A.V., Vnukova Yu.Yu., Gorbacheva A.V. 2023. Practice of Treating a Small Oral Vestibule using Laser Technologies. Universum: Medicine and Pharmacology. 3(97): 28–32 (in Russian). doi: 10.32743/UniMed.2023.97.3.15118
Kаrimov S.M., Khamidov A.I. 2025. Clinical and Hygienic Study of the Dental Status in Patients with Mucogingival Disorders of the Oral Cavity. Bulletin of the Medical and Social Institute of Tajikistan. 1(14). 11–20 (in Russian).
Ksembayev S.S., Busheev D.O., Valieva I.I. 2021 Mucogingival Abnormalities as an Etiopathogenetic Factor in the Development of Gingival Recession. Problems of Dentistry. 17(2): 14–18 (in Russian). doi: 10.18481/2077 7566 20 17 2-14-18
Maksimova N.V. 2021. Comparative Analysis of Various Methods of Correcting the Oral Vestibule on a Toothless Mandible in Preparation for Prosthetics. Modern Science: Actual Problems of Theory and Practice. 5: 197–199 (in Russian). doi: 10.37882/2223-2966.2021.05.22
Redinova T.L., Miniyarova A.R., Krivonogova A.I. 2024. Gum Recession: Condition, Disease. Russian Dentistry. 17(3): 23–29 (in Russian). doi: 10.17116/rosstomat20241703123
Stepanov A.G., Tkachenko E.D., Apresyan S.V., Batov R.V. 2022. Evaluation of the Clinical Effectiveness of the Use of a Navigational Surgical Template in the Protocol of Vestibuloplasty in Patients with Periodontal Diseases. Stomatology. 101(4): 38–46 (in Russian). doi: 10.17116/stomat202210104138
Stepanova A.V., Egorova E.A., Nurieva L.R., Osipova A.V. 2023. Clark's Method of Vestibularplasty. Ural Scientific Bulletin. 4(4): 92–95 (in Russian)
Sutayeva T.R., Kishev M.M., Abakarov T.A., Shamov I.M. 2025. Mukogingival Anomalies and Ways of their Elimination. Educational and Methodical Manual. Makhachkala, Dagestan State Medical University: 44 (in Russian).
Khabaka M., Osipova A.V. 2025. Some Issues of Vestibuloplasty. Predneprovsky Scientific Bulletin. 6(1): 42–44 (in Russian).
Khafizova L.N. 2024. Effectiveness and Expediency of Vestibuloplasty in Children under 12 Years of Age. "Actual Issues of Pediatric Dentistry" VII All-Russian Scientific and Practical Conference with International Participation. Kazan: 273–279 (in Russian).
Kwak H.J., Kim So.H., Nam Y.Ju., Kim Ch.H., Kim Ju.H., Kim B.J. 2023. Restorative Surgery using Modified Kazanjian Vestibuloplasty and Subepithelial Connective Tissue Graft for Severe Trismus and Mandibular Denudation after Facial Contouring Surgery: A Case Report. The Journal of The Korean Dental Association. 61(13): 875–886.
Ponzoni D., Gaetti Jardim E., Carvalho P. 2013. Vestibuloplasty by Modified Kazanjian Technique in Treatment with Dental Implants. Journal Craniofac Surg. 24(4): 1373–5. doi: 10.1097/SCS.0b013e3182860524
Shrestha В., Pradhan S. 2021. Clark's Technique of Vestibuloplasty - A Case Report Case Report. Journal of Nepalese Society of Periodontology and Oral Implantology. 4(2): 93–5.
Soliman O. 2021. A Comparative Clinical Study Between Crestal Incision Approach And Kazanjian Vestibuloplasty During Ridge Augmentation For An Atrophied Posterior Mandible Using Nanobone Block. Egyptian Journal of Oral and Maxillofacial Surgery. 20(4): 232–14. doi: 10.21608/OMX.2020.35407.1075
Wyrębek B., Górska R., Gawron K., Nędzi-Góra M., Górski B., Plakwicz B. 2021. Periodontal Condition of Mandibular Incisors Treated with Modified Kazanjian Vestibuloplasty Compared to Untreated Sites: A Prospective Study. Advances in Clinical and Experimental Medicine. 30(7): 681–690. doi: 10.17219/acem/133492