A Modern View of the Etiopathogenesis, Diagnosis, and Treatment of Bruxism
Annotation
Bruxism is a parafunctional chewing activity consisting in an involuntary clenching or grinding of teeth, which can occur both during sleep and while awake. The etiology of bruxism has a complex multifactorial basis. Despite the apparent simplicity of manifestation, the mechanisms of bruxism are very complex and still not fully understood. Scientists are actively studying the role of the central nervous system in this process. The use of modern neurophysiological research methods, such as electromyography, polysomnography, allows obtaining more accurate data on the neural processes underlying bruxism. Despite numerous studies, many questions about the etiology, pathophysiological mechanisms and treatment of bruxism remain open and require further research. The aim of the study is to collect and analyze information about bruxism; to study the mechanisms of its occurrence and neurophysiological features for a deeper understanding of the neural connections that control bruxism; to determine clinical manifestations and risk factors associated with bruxism; to evaluate the effectiveness of various diagnostic methods and modern approaches to the treatment of bruxism. For this purpose, we explored modern domestic and foreign literature included in Scopus, RINTS, PubMed.
Keywords: bruxism, sleep bruxism, awake bruxism, tooth wear, masticatory muscles, temporomandibular joint (TMJ), rhythmic activity of masticatory muscles (RAMM), polysomnography, botulinum therapy
Unfortunately, the article is available only in Russian
Введение
Бруксизм – это повторяющаяся жевательная мышечная активность, характеризующаяся сжатием или скрежетом зубов и/или напряжением или выдвижением нижней челюсти.
На ранних стадиях бруксизм часто проявляется неявными симптомами, такими как боль или напряжение в височной области, жевательных и шейных мышцах по утрам, головная боль, усталость из-за плохого сна, стертость эмали зубов (заметно на осмотре у стоматолога), боль в челюсти, щелчки в височно-нижнечелюстном суставе. Запущенный бруксизм приводит к более серьезным последствиям: значительное повреждение эмали и дентина зубов, повышенная чувствительность зубов, переломы зубов, заболевания височно-нижнечелюстного сустава (ВНЧС), нарушение прикуса [Антонова и др., 2023; Клинические рекомендации, 2023].
Запущенный бруксизм может привести к необходимости дорогостоящего стоматологического лечения, включающего протезирование, реконструкцию зубов или даже хирургическое вмешательство. Помимо восстановления зубов, пациентам с бруксизмом может потребоваться лечение нарушенных функций височно-челюстного сустава. Бруксизм ведет к снижению качества жизни и потере производительности. Комплексное лечение является экономическим бременем, которое, по данным 2024 года, может достигать миллиардов в год.
Эпидемиология
Глобальная распространенность бруксизма (ночного и дневного) составляет 22,22 %. При этом глобальная распространенность бруксизма во сне составляет 21 %, а во время бодрствования – 23 %. Распространенность бруксизма во сне, согласно результатам полисомнографии, оценивается в 43 %. Ночной бруксизм чаще всего встречается у детей и затрагивает от 15 до 40 % детей и от 8 до 10 % взрослых [Zieliński et al, 2024]. В России распространенность бруксизма варьирует от 6 до 20 %, пик заболеваемости приходится на возраст 23–45 лет [Клинические рекомендации, 2023].
Классификация бруксизма
Выделяют две основные формы бруксизма: первичный (идиопатический) и вторичный (ятрогенный). Первичный характеризуется стискиванием зубов в дневное и ночное время при отсутствии соматической этиологии. Вторичный представлен психологической или нейробиологической аномалией, которая связана с нарушением сна или приемом лекарственных средств.
Помимо этого, бруксизм подразделяется на бруксизм сна и бруксизм бодрствования. Выделяют также смешанную форму. На основе трехуровневой системы оценки бруксизма, предложенной международной консенсусной группой в 2018 году, бруксизм подразделяется на возможный, вероятный и определенный [Кулиш, 2023].
Этиология и патогенез бруксизма
Бруксизм имеет многофакторную этиологию. Появление бруксизма связано с несколькими факторами:
1. Генетическая предрасположенность [Sarkar et al., 2022].
2. Психологические факторы [Меньшикова, 2021; Chemelo et al., 2020].
3. Сопутствующие заболевания, например, болезнь Паркинсона [Verhoeff et al., 2022; Anghel et al., 2023; Kothari et al., 2023; Minervini et al., 2023].
4. Экзогенные факторы. К ним относится употребление некоторых лекарственных препаратов, наркотиков, алкоголя.
5. Нарушение работы центральной нервной системы.
Патогенез бруксизма до конца не изучен. Несмотря на многочисленные исследования, единой теории, объясняющей механизмы его возникновения, нет. На сегодняшний день ведущими являются две основные гипотезы: периферическая и центральная, каждая из которых опирается на совершенно разные аспекты функционирования организма.
Стоматологи, традиционно занимающиеся лечением заболеваний полости рта и прикуса, в основном склоняются к периферической теории. Они считают, что причина бруксизма кроется в нарушениях прикуса, так называемой окклюзионной дисгармонии. По их мнению, неправильное смыкание челюстей вызывает раздражение рецепторов в зубах, деснах и челюстно-лицевой мускулатуре, что, в свою очередь, приводит к компенсаторным, непроизвольным движениям челюстей – скрежетанию зубами. Однако окклюзионная теория бруксизма не является общепринятой. Современные данные свидетельствуют о том, что окклюзионные проблемы, безусловно, могут усугублять бруксизм, но не являются его основной причиной [Ohlmann et al., 2020].
Неврологи, в свою очередь, предпочитают центральную теорию, которая связывает бруксизм с нарушениями в работе центральной нервной системы. Они утверждают, что корень проблемы лежит в дисфункции определенных областей головного мозга, отвечающих за контроль жевательных движений. В центре внимания оказываются стволовые структуры, подкорковые ядра и даже кора головного мозга. Ключевую роль в регуляции жевательных движений играет так называемый центральный генератор упорядоченной жевательной активности (ЦГУЖА), расположенный в стволе мозга вблизи тригеминальной области, он генерирует ритмические импульсы, запускающие и координирующие работу жевательных мышц.
Бруксизм, или привычка скрежетать зубами, представляет собой сложное явление, которому сопутствуют различные симптомы, значительно снижающие качество жизни. Ключевым признаком бруксизма является гипертонус жевательных мышц – постоянное, изнуряющее напряжение [Кавецкий, Долин, 2021]. Многие пациенты описывают это чувство как «зажатость», «скованность» в области челюсти, распространяющееся иногда на височную область и шею. Это напряжение мышц часто усиливается по утрам, после ночного сна [Kuang et al., 2023]. Перенапряженные мышцы вызывают резкую боль и ощущение усталости. Болезненность может быть настолько интенсивной, что даже элементарные действия, такие как жевание или зевание, становятся мучительными. Помимо утренней боли, пациенты часто жалуются на постоянную ноющую боль, которая может усиливаться в течение дня под воздействием стресса или физического напряжения.
Диагностика
Диагноз ночного бруксизма часто ставится на основании жалоб и визуального осмотра стоматологом, который обнаруживает характерные признаки истирания зубной эмали (см. рисунок). Дневной бруксизм, в отличие от ночного, проявляется в стискивании зубов, часто неосознанном, в ответ на стресс, эмоциональное напряжение или физическую нагрузку. Ранние стадии бруксизма проявляются в виде специфических фасеток стираемости на жевательных поверхностях зубов. Эти гладкие, блестящие участки являются прямым следствием длительного трения. Микроскопический анализ часто выявляет микротрещины эмали и начальные стадии некариозных поражений дентина. Эти поражения выглядят как небольшие углубления или пятна на поверхности зуба, постепенно увеличивающиеся в размерах с прогрессированием бруксизма [Чернышов, 2018]. Пациенты, страдающие бруксизмом, часто жалуются на повышенную чувствительность зубов к холодному, горячему и сладкому. Боль при жевании может быть нестерпимой, заставляя избегать твердой пищи. На поверхности зубов появляются сколы, а в более запущенных случаях – клиновидные дефекты, образующиеся в результате постоянного сжатия и трения. Все эти симптомы значительно ухудшают качество жизни, приводя к нарушениям сна, головным болям, боли в ушах и даже болям в лицевой мускулатуре.
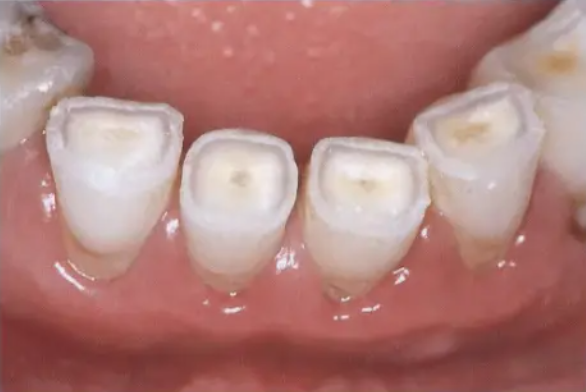
Выраженная истираемость зубов
Pronounced dental attrition
Диагностика бруксизма начинается с тщательного сбора анамнеза. В этом процессе широко используются специализированные анкеты, которые помогают объективизировать субъективные ощущения пациента. Одной из наиболее известных является анкета первичной диагностики бруксизма, разработанная профессором Р. Славичеком. Она содержит вопросы, направленные на оценку самочувствия пациента, характера болей, наличия стрессовых факторов, состояния полости рта. Особое внимание в анкете уделяется шкале оценки дискомфорта по балльной системе (от 1 до 3). Это позволяет оценить выраженность симптомов и отслеживать динамику заболевания в процессе лечения [Raja et al., 2024]. Помимо анкеты Славичека, в диагностике бруксизма применяются и другие опросники, например, вопросы, разработанные S.J. Lee и соавт., а также D.A. Paesani и соавт. После сбора анамнеза проводится пальпаторное обследование. Врач-стоматолог или врач-гнатолог тщательно ощупывает жевательные и височные мышцы на наличие болезненности, напряжения, спазмов. В области ВНЧС оценивается наличие болезненности, ограничения подвижности, щелчков или крепитации в суставе. Также врач определяет симметричность расположения челюстей. Асимметрия может быть следствием длительного бруксизма. Ключевым моментом в диагностике бруксизма является изучение окклюзионных взаимоотношений зубных рядов. Целью является выявление преждевременных окклюзионных контактов – ситуаций, когда зубы соприкасаются неравномерно, создавая повышенную нагрузку на отдельные участки зубного ряда и ВНЧС. Для этого используются различные методы: окклюзионный воск, артикуляционная бумага (фольга, шелк), компьютерный метод.
Дополнительными методами исследования являются гнатодинамометрия, аксиография, конусно-лучевая компьютерная томография, магнитно-резонансная томография, электромиография. «Золотым стандартом» считается полисомнографическое (ПСГ) исследование с аудио- и видеорегистрацией, так как оно позволяет количественно оценивать движения оромандибулярной области.
Для многомерной оценки состояния бруксизма, этиологии, сопутствующих заболеваний, а также последствий используется Standardised Tool for the Assessment of Bruxism (STAB), которая включает две оси. Ось А сосредоточена на оценке статуса бруксизма, включая клинические признаки, симптомы и другие последствия, которые потенциально связаны с бруксизмом. Она включает три основные области: предметная оценка, клиническая оценка и инструментальная оценка. Ось В сосредоточена на оценке этиологии бруксизма, факторов риска и сопутствующих состояний.
В диагностике бруксизма используются психодиагностические методики: Спилбергера – Ханина, Айзенка, Торонтскую алекситимическую шкалу, шкалы астении Института В.М. Бехтерева, депрессии Бека и многие другие.
Лечение бруксизма
В зависимости от выявленных причин и степени тяжести бруксизма разрабатывается индивидуальный план лечения, который может включать в себя как стоматологические процедуры (например, изготовление капы для ночного использования), так и психотерапевтические методы.
В лечении бруксизма важную роль играет устранение этиологических факторов [Zhao et al., 2022; Yang et al., 2023]. Пациенту рекомендуется вести здоровый образ жизни и снизить употребление стимулирующих веществ, таких как алкоголь, табак, кофе. Необходимо пересмотреть прием лекарственных препаратов, способствующих развитию бруксизма.
В качестве немедикаментозного лечения используются окклюзионные стабилизирующие шины.
Одним из ключевых элементов терапии является лечебная физкультура, направленная на реабилитацию жевательных мышц [Boscato et al., 2022]. Она способствует сокращению времени восстановления после обострения бруксизма, купирует болевой синдром. Комплекс упражнений включает активное растяжение мышц, что помогает восстановить их эластичность и гибкость, нарушенные из-за длительного спазма. Это особенно важно, так как зажатые мышцы способствуют прогрессированию бруксизма и усугубляют симптоматику. Не менее важной задачей лечебной физкультуры является нормализация траектории движений нижней челюсти. При бруксизме часто наблюдаются нарушения в движении челюсти, что может приводить к асимметрии лица и другим проблемам. Лечебная физкультура направлена на восстановление синхронности движения в обоих височно-нижнечелюстных суставах и координации работы жевательных мышц. Важную роль в лечении бруксизма играет также массаж жевательных мышц.
Для механического растяжения жевательных мышц применяют специальные роторасширители. Эти устройства помогают снять напряжение и восстановить правильное положение челюсти. Чрескожная электронейростимуляция (ЧЭНС) – еще один эффективный метод, применяемый при лечении бруксизма. Этот метод основан на воздействии электрических импульсов на нервные окончания, что позволяет нормализовать функциональное состояние мышц и оказывает выраженный обезболивающий эффект.
Однако лечение бруксизма не ограничивается только физическими методами. У пациентов с бруксизмом часто наблюдается дезадаптивное поведение, характеризующееся тревожностью, депрессией и раздражительностью. Эти психологические проблемы могут усугублять бруксизм и препятствовать эффективному лечению. Поэтому, помимо физиотерапии, необходимо применять психофармакологические и психотерапевтические методы, направленные на коррекцию эмоционального состояния пациента. Работа с психологом или психотерапевтом помогает пациенту справиться со стрессом, научиться управлять своими эмоциями и снизить уровень тревожности, что положительно сказывается на состоянии жевательных мышц. Наблюдается эффективность когнитивно-поведенческой терапии (КПТ) при лечении бруксизма. Ряд исследований показывает эффективность применения в лечении бруксизма биологический обратной связи, которая представляет метод психотерапии, основанный на изменении и устранении у пациентов привычки сжимать зубы [Vieira et al., 2023].
В настоящее время наиболее эффективным и распространенным методом лечения бруксизма являются инъекции ботулинического нейротоксина типа А (БНТА), более известного как ботокс [Селивёрстов, Белопасова, 2020]. Эта методика, являющаяся «золотым стандартом» амбулаторной неврологической реабилитации при различных мышечных спазмах и болевых синдромах, демонстрирует свою высокую эффективность и безопасность именно в контексте бруксизма. Механизм действия БНТА основан на его способности временно блокировать нервно-мышечную передачу, приводя к расслаблению жевательных мышц. После внутримышечной инъекции эффект наступает в течение двух-трех дней, достигая максимальной выраженности примерно через две недели. Продолжительность действия БНТА составляет от трех до шести месяцев, после чего требуется повторная процедура. Важно отметить, что, несмотря на значительное улучшение состояния пациентов – снижение частоты и интенсивности скрежетания зубами, уменьшение болевых ощущений и повышение общего самочувствия, – инъекции БНТА не полностью устраняют сам феномен бруксизма. Пациенты могут по-прежнему испытывать эпизоды скрежетания, хотя и с меньшей интенсивностью. Выбор мышц для инъекции, а также дозировка препарата определяются врачом индивидуально для каждого пациента, учитывая особенности клинической картины.
Кроме ботулинотерапии, важным аспектом комплексного лечения бруксизма является фармакотерапия, направленная на устранение сопутствующих расстройств, часто провоцирующих или усугубляющих бруксизм. Так, для нормализации психоэмоционального состояния, снижения тревожности и улучшения сна назначают антидепрессанты. Однако следует помнить о потенциальном побочном эффекте: селективные ингибиторы обратного захвата серотонина могут в некоторых случаях усиливать бруксизм или даже провоцировать его развитие [George et al., 2021].
В некоторых случаях применяется лечение противосудорожными препаратами, которые могут оказывать положительное влияние на снижение нервно-мышечной возбудимости и уменьшение спазмов жевательных мышц. Однако выбор и назначение таких препаратов должны осуществляться только врачом с учетом индивидуальных особенностей пациента и возможных противопоказаний. Важно понимать, что противосудорожные препараты не являются специфическим лечением бруксизма и применяются лишь в качестве дополнительной терапии в определенных клинических ситуациях.
Хирургическое лечение при бруксизме не показано, однако оно может потребоваться в тяжелых случаях для исправления нарушений прикуса или проблем с ВНЧС.
Прогноз при бруксизме достаточно благоприятный при своевременной диагностике и начале комплексного лечения.
Выводы
Таким образом, можно сказать, что бруксизм – это многофакторное состояние, которое может проявляться во время бодрствования или сна. На его возникновение влияет ряд факторов, однако механизм развития не до конца изучен, что требует дальнейших исследований. Жевательные мышцы и их управление представляют собой интересную область для изучения. Понимание механизмов, лежащих в основе их функционирования, может способствовать разработке новых подходов в лечении бруксизма. Современные методы исследования (электромиография, полисомнография, компьютерная томография и др.) способствуют получению более точных данных о процессах, лежащих в основе заболевания. Лечение бруксизма является междисциплинарным, при появлении первых симптомов стоит сразу обращаться к стоматологу и другим специалистам (психотерапевту, неврологу) для выявления причин и выбора эффективной стратегии лечения. Больным бруксизмом рекомендуется контролировать поведение при физическом и эмоциональном напряжении, а также избегать приема лекарств, способствующих его развитию. При ночном бруксизме предпочтительно использование кап. Нелеченый бруксизм может привести к серьезным последствиям, таким как стирание эмали, трещины и сколы на зубах, дисфункции височно-нижнечелюстного сустава, аномалии прикуса, хроническое расстройство сна, психоэмоциональные проблемы, которые могут значительно снизить качество жизни человека.





Reference lists
Antonova I.N., Barmashov S.N., Nechkin S.B. 2023. Bruxism: Etiology, Pathogenesis, Diagnostics, Approaches to Treatment. Modern dentistry. 2(91): 8–13 (in Russian).
Kavetsky V.P., Dolin V.I. 2021. Features of Clinical Manifestations of Bruxism in the Oral Cavity. Modern Dentistry. 3(84): 27–31 (in Russian).
Clinical Guidelines. Bruxism. 2023. 9–46 (in Russian). https://oblstom.ru/wp-content/uploads/2025/02/014_bruksizm.pdf
Kulish E.A. 2023. Bruxism as an Interdisciplinary Problem. Young Scientist. 34(481): 36–38 (in Russian).
Menshikova A.A. 2021. The Role of Psychosomatic and Psychosocial Factors in the Occurrence of Bruxism. Bulletin of Science. 2(35): 206–208 (in Russian).
Seliverstov Yu.A., Belopasova A.V. 2020. Expanding the Horizons of Botulinum Therapy in Clinical Neurology. Bulletin of the National Parkinson's Disease and Movement Disorders Society. 1: 3–6 (in Russian). doi: 10.24411/2226-079X-2020-12167
Terentyeva E.V., Dubinskaya A.D., Yurova O.V. 2024. Modern View on the Etiology and Methods of Treatment of Bruxism: Review. Bulletin of Restorative Medicine. 6: 121–125 (in Russian). doi: 10.38025/2078-1962-2024-23-6-119-129
Chernyshov I.I. 2018. Bruxism, General Characteristics and Diagnostic Methods. BMIK. 4: 153–155 (in Russian). ID: 2018-04-5-A-16941
Anghel L., Ciubară A., Nechita A., Nechita L., Manole C., Baroiu L., Ciubară A.B., Mușat C.L. 2023. Sleep Disorders Associated with Neurodegenerative Diseases. Diagnostics (Basel). 13(18): 2898. doi: 10.3390/diagnostics13182898
Boscato N., Exposto F.G., Costa Y.M., Svensson P. 2022. Effect of Standardized Training in Combination with Masseter Sensitization on Corticomotor Excitability in Bruxer and Control Individuals: A Proof of Concept Study. Sci Rep. 12(1): 17469. doi: 10.1038/s41598-022-21504-w
Chemelo V.D.S., Né Y.G.S., Frazão D.R., de Souza-Rodrigues R.D., Fagundes N.C.F., Magno M.B., da Silva C.M.T., Maia L.C., Lima R.R. 2020. Is There Association Between Stress and Bruxism? A Systematic Review and Meta-Analysis. Front Neurol. 11: 590779. doi: 10.3389/fneur.2020.590779
George S., Joy R., Roy A. 2021. Drug-Induced Bruxism: A Comprehensive Literature Review. Journal of Advanced Oral Research. 12(2): 232020682199253. doi: 10.1177/2320206821992534
Kothari S.F., Devendran A., Sorensen A.B., Nielsen J.F., Svensson P., Kothari M. 2024. Occurrence, Presence and Severity of Bruxism and its Association with Altered State of Consciousness in Individuals with Severe Acquired Brain Injury. Journal of Oral Rehabilitation 51(1): 143–149. doi: 10.1111/joor.13540
Kuang B., Aarab G., Wei Y., Blanken T.F., Lobbezoo F., Van Someren E.J.W., Ramautar J.R., Wassing R. 2023. Associations between Signs of Sleep Bruxism and Insomnia: A Polysomnographic Study. J Sleep Res. 32(4): e13827. doi: 10.1111/jsr.13827
Minervini G., Franco R., Marrapodi M.M., Ronsivalle V., Shapira I., Cicciù M. 2023. Prevalence of Temporomandibular Disorders in Subjects Affected by Parkinson Disease: A Systematic Review and Metanalysis. J Oral Rehabil. 50(9): 877–885. doi: 10.1111/joor.13496
Ohlmann B., Waldecker M., Leckel M., Bömicke W., Behnisch R., Rammelsberg P., Schmitter M. 2020. Correlations between Sleep Bruxism and Temporomandibular Disorders. J Clin Med. 9(2): 611. doi: 10.3390/jcm9020611
Raja H.Z., Saleem M.N., Mumtaz M., Tahir F., Iqbal M.U., Naeem A. 2024. Diagnosis of Bruxism in Adults: A Systematic Review. J Coll Physicians Surg Pak. 34(10): 1221–1228. doi: 10.29271/jcpsp.2024.10.1221
Sarkar A.K., Nakamura S., Nakai K., Sato T., Shiga T., Abe Y., Hoashi Y., Inoue T., Akamatsu W., Baba K. 2022. Increased Excitability of Human iPSC-derived Neurons in HTR2A Variant-Related Sleep Bruxism. Stem Cell Res. 59(1): 102658. doi: 10.1016/j.scr.2022.102658
Verhoeff M.C., Koutris M., Berendse H.W., van Dijk K.D., Lobbezoo F. 2022. Parkinson's Disease, Temporomandibular Disorder Pain and Bruxism and its Clinical Consequences: A Protocol of a Single-Centre Observational Outpatient Study. BMJ Open. 12(4): e052329. doi: 10.1136/bmjopen-2021-052329
Vieira M.A., Oliveira-Souza A.I.S., Hahn G., Bähr L., Armijo-Olivo S., Ferreira A.P.L. 2023. Effectiveness of Biofeedback in Individuals with Awake Bruxism Compared to Other Types of Treatment: A Systematic Review. Int J Environ Res Public Health. 20(2): 1558. doi: 10.3390/ijerph20021558
Yang S.H., Yang E., Lee J., Kim J.Y., Yoo H., Park H.S., Jung J.T., Lee D., Chun S., Jo Y.S., Pyeon G.H., Park J.Y., Lee H.W., Kim H. 2023. Neural Mechanism of Acute Stress Regulation by Trace Aminergic Signalling in the Lateral Habenula in Male Mice. Nat Commun. 14: 2435. doi: 10.1038/s41467-023-38180-7
Zhao Y.J., Liu Y., Wang J., Li Q., Zhang Z.M., Tu T., Lei R., Zhang M., Chen Y.J. 2022. Activation of the Mesencephalic Trigeminal Nucleus Contributes to Masseter Hyperactivity Induced by Chronic Restraint Stress. Front Cell Neurosci. 16: 841133. doi: 10.3389/fncel.2022.841133
Zieliński G., Pająk A., Wójcicki M. 2024. Global Prevalence of Sleep Bruxism and Awake Bruxism in Pediatric and Adult Populations: A Systematic Review and Meta-Analysis. J Clin Med. 13(14): 4259. doi: 10.3390/jcm13144259