Роль контроля времени в управлении качеством кардиохирургического лечения: постановка проблемы
Aннотация
Рекомендуемые на сегодня профессиональными сообществами протоколы хирургического лечения не включают в себя показатели длительности этапов операции и межэтапных промежутков. Хотя они необходимы для улучшения координации персонала и снижения количества ошибок, повышения безопасности и эффективности оперативного лечения. Цель – сравнение длительности операций, операционных этапов и межэтапных промежутков, выполненных одним хирургом (и разными) при однородных и разных операциях для определения возможных нормативов и оценок потерь времени на подготовительные этапы (межэтапные промежутки). Выполнен контроль длительности этапов кардиохирургических операций во время мониторно-компьютерного наблюдения 3 832 больных. Представлено, что показатели средней длительности этапов можно использовать как ориентиры при составлении протоколов операций при условии, что операция была успешной и периоперационный период проходил без осложнений. В протоколах лечения заболеваний сердечно-сосудистой системы, как хирургических, так и терапевтических, должны учитываться затраты времени на этапы и процедуры лечения. Это позволит улучшить оценки качества и прогностические возможности как для отдельных этапов, так и для операций в целом.
Ключевые слова: длительность этапов операции, протоколы, мониторно-компьютерный контроль, расстройства кровообращения
Введение
Современные технологии диагностики и лечения требуют точного следования рекомендациям протоколов. Рекомендуемые протоколы хирургического лечения сердечно-сосудистых заболеваний не учитывают при этом время проведения операций и подготовки к ним больных. Значимость оценки длительностей операционных и послеоперационных этапов лечения не отражается в известных нам протоколах [ESC Guidelines, 2021]. Хотя на практике время искусственного кровообращения (ИК), пережатия аорты, время операции в целом всегда оценивается при анализе результатов оперативного лечения [Лищук и др., 2017; Осипова и др., 2023; Costa, 2017; Handcock et al., 2021]. Всё же нужно признать, что систематические исследования не ведутся и нормативы не разработаны.
Известные алгоритмы и оценки качества лечения не включают длительность процедур, этапов лечения, промежутков между этапами и операции в целом. Нет норм времени выполнения даже для типовых процедур и типичных операций. Рекомендации по лечению ОСН Европейского общества кардиологов также не предлагают временные характеристики процедур и этапов лечения, как и организацию протоколов компьютерными средствами [ESC Guidelines, 2021], хотя в научных исследованиях такие разработки прослеживаются [Осипова и др., 2023; Vladu et al., 2024]. Более того, задача достижения наилучшего качества лечения пронизывает весь процесс операции и периоперационного обеспечения, включая регламентацию взаимодействия персонала и больного во времени [Лищук и др., 2017; Kelly et al., 2020; Abbou et al., 2022; Aljaffary et al., 2023; Ileheva et al., 2023; Riahil et al., 2023]. Большое количество работ посвящается увеличению производительности операционных, оптимизации клинических результатов, удовлетворенности пациентов [Abbou et al., 2022; Oliveira et al., 2023; Riahil et al., 2023; Vladu et al., 2024]. Особое внимание уделяется возможностям мониторного контроля и других информационных систем в организации лечения во времени и в пространстве взаимодействия специалистов, обеспечивающих операции [Лищук, Газизова, 2016].
Ведутся исследования для прогнозирования и оптимизации общего времени операционных вмешательств для рационального планирования лечебного процесса клиники, включая методы математического моделирования и искусственного интеллекта [Чернега, Еременко, 2020; Kelly et al., 2020; ; Abbou et al., 2022; Babayoff et al., 2022; Aljaffary et al., 2023; Oliveira et al., 2023; Riahil et al., 2023; Vladu et al., 2024], при этом длительность отдельных этапов, на которые, собственно, делится операционный процесс, влияющих на общую продолжительность, мало и фрагментарно исследуется [Costa, 2017; Hancock et al., 2021; Ilcheva et al., 2023].
Целью исследования было сравнение длительности операций, операционных этапов и межэтапных промежутков, выполненных одним хирургом (и разными) при однородных и разных операциях для определения возможных нормативов и оценок потерь времени на подготовительные этапы (межэтапные промежутки), сравнение продолжительности операционных этапов и операций в целом, выполненных одним хирургом (и разными) при однородных и разных операциях. Учитывая, что развитие новых медицинских технологий, усовершенствование искусства врачей, появление интеллектуальных, информационных и технико-технологических средств и т. п. вносит коррективы в оценки длительности операционных этапов, в статье делается упор на организацию клинико-диагностического процесса.
Материал и методы исследования
Для анализа влияния длительности этапов лечения на состояние больных использованы результаты мониторно-компьютерного контроля в кардиохирургических операционных и реанимационном отделении [Лищук и др., 2017]. Анализировались истории болезни более чем 14 тысяч кардиохирургических больных, из которых в исследование были отобраны 3 832 мониторно-компьютерных протокола, включенных в компьютерную базу данных АСОРВ (автоматизированной системы обеспечений решений врача) НМИЦССХ за 2008–2022 гг. Этим больным проводились операции аортокоронарного шунтирования, протезирования клапанов сердца, устранения врожденных пороков [Лищук, Газизова, 2016].
Фиксировалось время от поступления больного в операционную до начала искусственного кровообращения, длительность искусственного кровообращения, время после ИК до перевода больного в реанимационное отделение и время операции в целом. Эта информация сохраняется в базе данных (рисунок 1).
Кроме контроля и измерения времени контролировались: ЭКГ, давления в полостях сердца и магистральных сосудах, насыщение крови кислородом, температура и т. п. а также при необходимости – сердечный выброс и давление заклинивания (для тяжёлых больных) и др. [Лищук, Газизова, 2016]. Погрешности контроля соответствовали мониторным, например, по компьютерной сети (SDN) данные передавались в цифровом виде без увеличения погрешностей [Лищук и др., 2017].
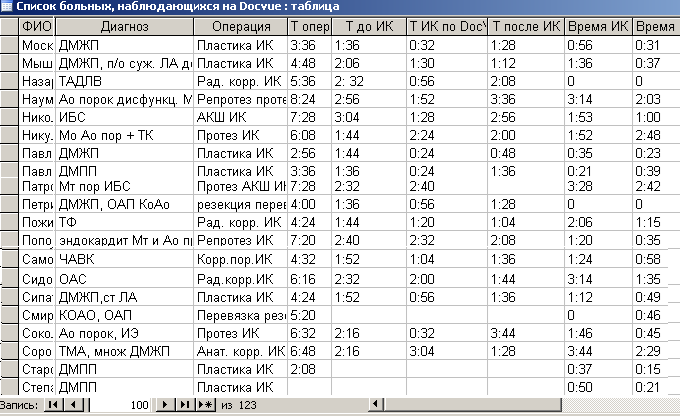
Рис. 1. Фрагмент базы данных больных, прооперированных в операционных № 8–12. Здесь: первый столбец – ФИО больного, второй – фрагмент диагноза, далее – название операции, Т – время этапа хирургического вмешательства. Например, Т опер. (4 столбик) – длительность операции в целом, Т до ИК (5 столбик) – время, прошедшее от поступления больного в операционную до начала искусственного кровообращения (ИК), и т. д.
Fig. 1. Fragment of the database of patients operated on in operating rooms No. 8–12. Here: the first column is the patient's full name, the second is a fragment of the diagnosis, followed by the name of the operation, T is the time of the surgical intervention stage. For example, T operas. (column 4) – the duration of the operation as a whole, T to ИК (column 5) – the time elapsed from the patient's admission to the operating room to the start of artificial blood circulation (ИК), etc.
Фрагмент протокола сбора и хранения данных для отдельного больного в базе данных представлен на рисунке 2.
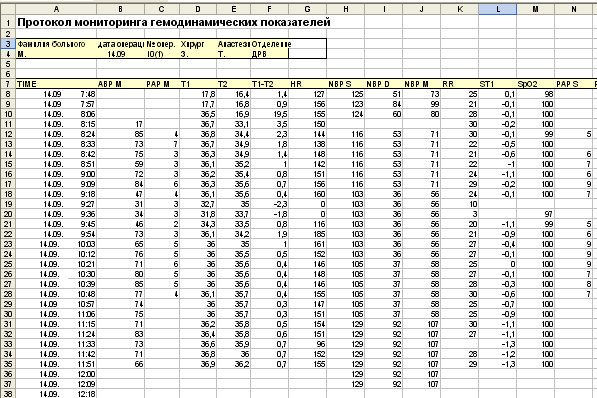
Рис. 2. Фрагмент компьютерного протокола сбора и хранения данных для больного. Здесь: первый столбец – номер строки, второй столбец – время и дата измерения (число, месяц, часы, минуты), далее: ABP M – среднее артериальное давление, PAP M – среднее давление в легочной артерии, Т1, Т2, Т1–Т2, – соответственно, ректальная, кожная температуры и их градиент, HR – частота сердечных сокращений; измеренное неинвазивно артериальное давление: систолическое – NBP S, диастолическое – NBP D, среднее – NBP M; RR – частота дыхания, ST1 – ST сегмент, SpO2 – пульсоксиметрия, легочное артериальное давление систолическое – PAP S
Fig. 2. Fragment of a computer protocol for collecting and storing data for a patient. Here: the first column is the row number, the second column is the time and date of measurement (number, month, hours, minutes), followed by: ABP M is the average blood pressure, PAP M is the average pressure in the pulmonary artery, T1, T2, T1–T2, respectively, rectal, skin temperature, temperatures and their gradient, HR – heart rate; noninvasively measured blood pressure: systolic – NBP S, diastolic – NBP D, mean – NBP M; RR – respiratory rate, ST1 – ST segment, SpO2 – pulse oximetry, systolic pulmonary arterial pressure – PAP S
Данные гемодинамики каждого больного усреднялись по этапам и процедурам операции [Лищук, Газизова, 2016; Лищук и др., 2017]. Средние величины по каждому больному усреднялись по видам оперативного вмешательства, оперирующим хирургам, отделениям. Кроме того, данные обобщались за месяц, квартал и год.
На рисунке 3 приведены результаты такого усреднения данных 18 больных с гипертрофической обструктивной кардиомиопатией (ГОКМП) на разных этапах оперативного вмешательства и в отделении реанимации и интенсивной терапии (ОРИТ).
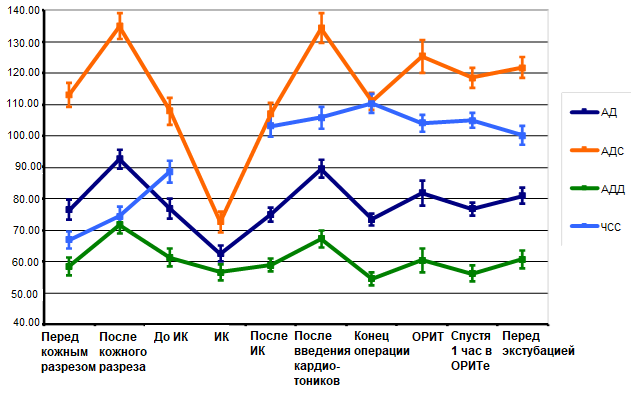
Рис. 3. Средние по группе больных ГОКМП (предварительно усредненные за 10 минут) значения артериального давления – систолического (АДС), диастолического (АДД), среднего (АД), частоты сердечных сокращений (ЧСС) для каждого этапа операций с разбросом
Fig. 3. The average values of blood pressure (systolic (ADP), diastolic (ADP), mean (BP), and heart rate (HR) for each stage of operations (pre-averaged over 10 minutes) for each group of patients with hypertrophic obstructive cardiomyopathy
В качестве примера в табл. 1 приведен фрагмент статистического анализа данных мониторинга в операционных за один месяц.
Таблица 1
Table 1
Фрагмент статистической обработки данных в операционных при коррекции врожденных пороков сердца у детей от года до двух за месяц
A fragment of statistical data processing in operating rooms for the correction of congenital heart defects in children from one to two years old per month
Этапы | ЧСС | SpO2 | АДС | АДД | АД | Пульс |
До ИК | 107,5±3,3 | 95,0±0,9 | 103,7±2,4 | 56,8±1,1 | 71,3±1,3 | 100,8±3,8 |
ИК |
| 92,3±0,9 | 57,8±1,5 | 45,9±1,5 | 50,1±1,4 |
|
После ИК | 115,2±2,8 | 97,5±0,5 | 101,1±2,0 | 55,7±1,0 | 70,6±1,2 | 113,8±2,3 |
При осложненных состояниях для углубленного текущего диагностического и отсроченного научного анализа использовались технологии «Миррор» и «Айболит» [Лищук, Газизова, 2016; Лищук и др., 2017].
Результаты и их обсуждение
Статистическая обработка длительности этапов операций. Рассмотрим обработанные данные больных во время кардиохирургических операций по устранению врожденных пороков сердца (дефекта межпредсердной перегородки и межжелудочковой перегородки, коррекции порока аномалии Эбштейна, коррекции порока двойного отхождения ствола, открытого артериального протока и др.), приобретенных пороков сердца (протезирования аортального клапана, митрального клапана, многоклапанного), аортокоронарного шунтирования и др. за год (таблица 2). Обработка проводилась для каждого этапа каждого больного в отдельности и для всех групп больных (подробное описание дано в публикациях [Лищук и др., 2017]).
Таблица 2
Table 2
Длительность операционных этапов за год
Duration of operational stages per year
Месяцы | Кол-во больных | Время от начала контроля до ИК | Время отсутствия ритмической деятельности сердца | Время от запуска сердца до конца операции | Общая длительность операции | ||||
М | σ | М | σ | М | σ | М | σ | ||
январь | 122 | 2:11 | 0:33 | 1:15 | 0:41 | 1:59 | 0:44 | 5:25 | 1:30 |
февраль | 104 | 2:11 | 0:49 | 1:08 | 0:39 | 2:06 | 0:44 | 5:25 | 1:38 |
март | 108 | 2:06 | 0:38 | 1:08 | 0:34 | 1:58 | 1:00 | 4:50 | 1:51 |
апрель | 151 | 2:03 | 0:40 | 1:01 | 0:38 | 1:59 | 0:56 | 5:03 | 1:38 |
май | 189 | 1:36 | 0:38 | 1:10 | 0:35 | 1:30 | 0:38 | 4:23 | 1:32 |
июнь | 155 | 2:16 | 0:50 | 1:13 | 0:43 | 2:02 | 1:16 | 4:53 | 2:06 |
июль | 109 | 1:55 | 0:42 | 1:07 | 0:52 | 1:55 | 0:52 | 4:39 | 1:52 |
август | 126 | 2:17 | 0:42 | 1:11 | 0:48 | 1:54 | 1:00 | 4:42 | 1:56 |
сентябрь | 153 | 2:00 | 0:32 | 1:04 | 0:36 | 1:48 | 0:51 | 4:31 | 1:38 |
октябрь | 185 | 2:12 | 0:34 | 1:10 | 0:42 | 2:07 | 1:07 | 5:03 | 1:56 |
ноябрь | 97 | 1:39 | 0:44 | 0:59 | 0:34 | 1:53 | 1:12 | 4:48 | 1:52 |
декабрь | 146 | 2:07 | 0:37 | 1:09 | 0:37 | 1:58 | 0:53 | 4:39 | 1:43 |
Среднее М | 2:03 | 0:40 | 1:08 | 0:40 | 1:56 | 0:56 | 4:52 | 1:46 | |
% стандартное отклонение от среднего σ | 33 % | 59 % | 49 % | 36 % | |||||
Ошибка среднего m | 0:03 | 0:01 | 0:01 | 0:01 | 0:02 | 0:03 | 0:05 | 0:03 | |
В таблице 2 приведены статистические оценки длительности основных этапов кардиохирургических операций с подробным мониторно-компьютерным контролем: средние (М), стандартные отклонения (σ), ошибки средних (m). Выделены этапы: до основного этапа операции (до подключения искусственного кровообращения) продолжительность составила 2:03 ± 00:03 при σ = 40 минут, т. е. средний разброс составил 33 %. Длительность основного этапа – собственно искусственного кровообращения – 1:08 ± 00:01 (таблица 2) при среднем разбросе 60 % (σ = 40 минут). Продолжительность этапа после окончания искусственного кровообращения до конца операции сравнима с этапом до него и составила 1:56 ± 00:02 при среднем разбросе 48 % (σ = 56 минут). Средний разброс общей длительности операций был 37 %, и общая длительность кардиохирургических операций составила 04:52 ± 00:05, что сравнимо с мировым опытом. Например, в работе Коста с соавторами [Costa et al., 2017] длительность кардиохирургических операций составила 06:23 ± 13 с разбросом 49 %.
Установлено, что продолжительность операций в операционных, в которых проводился мониторно-компьютерный контроль, изменялась от 2 часов 32 минут до 10 часов 56 минут. Период до начала искусственного кровообращения длился от 32 минут до 4 часов 48 минут. Длительность искусственного кровообращения (ИК) варьировала от 16 минут до 3 часов 12 минут. Минимальный период после искусственного кровообращения до окончания операций – 40 минут, длительный – до 4 часов 56 минут.
Рассмотрим в качестве примера подробный анализ одного из периодов операционного вмешательства – время от начала инвазивного контроля гемодинамики до начала искусственного кровообращения, отобрав больных, у которых этот этап длился больше 2 часов 30 минут (таблица 3; данные приведены за месяц наблюдения).
Таких больных было 35 человек. Из них период более четырех часов был у двух больных, оперированных повторно по поводу радикальной коррекции тетрады Фалло и радикальной коррекции двойного отхождения магистральных сосудов от правого желудочка. Период более трех часов был у 12 больных, из них 16 % повторно оперированных, 40 % выполнялись сочетанные операции с многоклапанным протезированием и аортокоронарным и маммарокоронарным шунтированием. Отметим, что для рассматриваемого этапа до искусственного кровообращения разброс средних был невелик – 16 %, по остальным этапам у этих больных разброс был более 40 %, а для первых двух этапов (таблица 3, столбец 2 и 3) превысил сами средние – 108 и 140 %.
Таблица 3
Table 3
Пример длительности операционных этапов за месяц (часы: минуты) больных, у которых этап до ИК превысил 2 часа 30 минут
Example of the duration of operational stages per month (hours: minutes) for patients with the stage that preceded artificial blood circulation exceeding two hours and 30 minutes
Этапы | Разница во времени между началом операции по расписанию с фактическим началом | Разница времени от начала контроля до установки артериального катетера | Время до ИК | Время отсутствия ритмической деятельности сердца | Время после ИК | Общее время операции | Время от окончания контроля одного пациента до начала контроля следующего |
Среднее | 0:48 | 0:32 | 2:55 | 1:23 | 2:21 | 6:41 | 1:12 |
Ошибка среднего | 0:52 | 0:45 | 0:29 | 0:41 | 1:01 | 1:32 | 0:45 |
Максимум | 2:39 | 2:07 | 4:12 | 2:51 | 4:39 | 10:12 | 2:15 |
Минимум | 0:09 | 0:00 | 2:33 | 0:45 | 1:03 | 4:12 | 0:45 |
Однородные операции одного хирурга. Рассмотрим данные операций аортального протезирования, выполненных хирургом А [1] в течении квартала (см. таблицу 4). Средний разброс продолжительности этапов операций и операций в целом невелик и колебался от 4 до 14 %. В среднем этап до искусственного кровообращения и после него был около двух часов: 02:08 ± 00:05 и 02:18 ± 00:12 соответственно. Время отсутствия ритмической деятельности сердца (основной этап – искусственное кровообращение) длилось в среднем 01:06 ± 00:04. Общее время операции было сравнимо с данными за год (см. таблицу 2) и составило 05:30 ± 16.
Как видно из таблицы 4 (строки «Максимум» и «Минимум») имелись существенно отличающиеся от средних значений длительности этапов и операции в целом. Так длительность операции колебалась от 4 часов до 9 часов 27 минут. Отклонения от средних значений более коротких операций требует изучения для выявления резервов экономии времени, а более длительно текущих операций – анализа причин осложнений и организации операционного процесса в целом.
Это компактные результаты одного хирурга. Полученные данные длительности этапов можно применять при планировании таких операций в качестве опорных при условии, что операционные риски невысоки (операционный период предполагается неосложненным и результатом операции является вылечивание больного) [Лищук и др., 2017].
Для подтверждения этого вывода были рассмотрены данные, полученные при операции устранения дефекта межпредсердной перегородки, выполненные разными хирургами. Средняя длительность 16 операций у хирурга Б. была 3:47 ± 00:10, при этом индивидуальный разброс колебался от 2:26 до 5:24. У хирурга В. средние значения длительности этапов 24 таких же операций 3:42 ± 00:22 и были близки к показателям хирурга Б. Индивидуальный разброс длительностей был велик (например, у хирурга В. – от 2:24 до 11:04).
Таблица 4
Table 4
Фрагмент средней длительности межоперационных промежутков и этапов операции по поводу протезирования аортального клапана, выполненных одним и тем же хирургом А. Распечатка из базы данных
Fragment of the average duration of interoperative intervals and stages of surgery for aortic valve replacement performed by the same surgeon A. Printout from the database
ФИО больного | Продолжительность этапов | |||||||
Время между началом операции по расписанию с фактическим началом | Время от начала неинвазивного контроля до установки артериального катетера | Время от начала контроля до ИК | Время отсутствия ритмической деятельности сердца | Время от запуска сердца до конца операции | Время от окончания контроля одного пациента до начала контроля следующего | Длительность операции | ||
Л. | 0:30 | 0:16 | 1:52 | 1:12 | 3:20 | 1:12 | 6:24 | |
М. | 0:14 | 0:24 | 2:24 | 1:28 | 2:24 | 1:36 | 6:16 | |
А. | 0:30 | 0:24 | 1:44 | 0:48 | 1:36 | 1:12 | 4:08 | |
Д. | 0:38 | 0:48 | 2:08 | 0:40 | 1:28 | 2:16 | 4:16 | |
Н. | 0:22 | 0:32 | 2:24 | 0:40 | 2:08 |
| 5:12 | |
К. | 0:06 | 0:24 | 2:00 | 1:04 | 1:20 | 0:56 | 4:24 | |
С. | 0:04 | 0:24 | 1:36 | 0:32 | 1:52 |
| 4:00 | |
К. | 0:44 | 0:24 | 2:00 | 2:00 | 2:00 | 5:12 | 5:12 | |
Ф. | 0:30 | 0:16 | 2:40 | 1:28 | 2:32 | 6:40 | 6:40 | |
И. | 0:38 | 0:08 | 1:44 | 1:28 | 2:24 | 5:36 | 5:36 | |
С. | 0:54 | 0:12 | 2:00 | 0:48 | 2:24 |
| 5:12 | |
Ш. | 2:00 | 0:12 | 2:12 | 1:12 | 2:00 |
| 5:24 | |
Д. | 1:06 |
| 1:48 | 1:00 | 2:00 | 4:48 | 4:48 | |
Ж. | 0:54 |
| 1:48 | 1:12 | 1:48 | 4:48 | 4:48 | |
Н. | 0:18 | 0:27 | 3:09 | 1:12 | 3:00 |
| 7:21 | |
Ч. | 0:18 | 0:18 | 2:42 | 1:03 | 5:42 |
| 9:27 | |
К. | 0:36 | 0:09 | 2:06 | 0:54 | 1:48 |
| 4:48 | |
Т. | 0:42 | 0:00 | 1:48 | 1:39 | 2:24 |
| 5:51 | |
Г. | 0:36 | 0:45 | 2:33 | 0:45 | 1:39 | 4:57 | 4:57 | |
Среднее | 0:36 | 0:19 | 2:08 | 1:06 | 2:18 | 3:33 | 5:30 | |
Ошибка среднего | 0:05 | 0:02 | 0:05 | 0:04 | 0:12 | 0:27 | 0:16 | |
Максимум | 2:00 | 0:48 | 3:09 | 2:00 | 5:42 | 6:40 | 9:27 | |
Минимум | 0:04 | 0:05 | 1:36 | 0:32 | 1:20 | 0:56 | 4:00 | |
Незаполненные ячейки связаны с тем, что достоверно оценить время этого этапа не удалось.
Было установлено, что для однородных операций одного хирурга ошибка среднего времени:
– максимальные разбросы длительности от начала неинвазивного контроля до установки артериального катетера составляла от 7 до 19 %;
– от начала инвазивного контроля до ИК от 3 до 7 %;
– отсутствия ритмической деятельности сердца от 4 до 18 %;
– от запуска сердца до конца операции от 9 до 17 %;
– длительности операций в целом от 4 до 13 %.
Сравнивая эти данные с данными, полученными при выполнении однородных операций разными хирургами, определили, что в этих случаях разброс был выше.
Однородные и разные операции, выполненные одним и тем же хирургом. Сравним данные длительности операций, выполненных в одном отделении двумя хирургами Г. и Д., когда они были первыми ассистентами и когда выполняли операции самостоятельно (таблица 5а и 5б). Из таблиц 5а и 5б видно, что разница во времени между началом операции по расписанию началом контроля больного была у них существенно меньше, когда они оперировали в качестве первых ассистентов (на 57 и 58 %, таблица 5а и на 57 и 44 %, таблица 5б.). Время на установку артериального катетера хирургом Г. тратилось меньше, когда он оперировал в качестве первого ассистента (на 17 и 8 %), а у хирурга Д. в аналогичной ситуации больше (на 9 и 22 %). Т. к. этот результат был как в случае однородных операций (пластика дефекта межжелудочковой перегородки, таблица 5а), так и при разных операциях (таблица 5б), то он скорее всего характеризует личностные особенности хирургов. Отметим на этих таблицах еще два интересных момента. Время ИК при однородных операциях (пластика дефекта межжелудочковой перегородки, таблица 5а) практически не отличалось от средних данных за год (таблица 2), длилось в среднем примерно час и не зависело от оперирующей бригады, в которых хирурги Г. и Д. выступали в роли оперирующих хирургов или ассистентов.
На другие этапы до и после ИК затраты времени хирургов Г. и Д., если они выступали в качестве ассистентов, возрастали до 20 % при однородных операциях (таблица 5а) и до 40 % при разных (таблица 5б).
Таблица 5а
Table 5a
Длительность операционных этапов и межэтапных промежутков у больных с пластикой дефекта межжелудочковой перегородки (часы: минуты).
The duration of the surgical stages and inter-stage intervals in patients with plastic surgery of the interventricular septal defect (hours: minutes).
Оперирующий хирург | Кол-во больных | Кол-во больных с осложнениями / % от общего числа больных | Разница во времени между началом операции по расписанию с фактическим началом | Разница во времени от начала контроля до установки артериального катетера | Время от начала контроля до ИК | Отсутствие ритмической деятельности сердца | Время от запуска сердца до конца операции | Время от окончания контроля одного больного до начала контроля следующего | Общая длительность операции |
Хирург Г. –ассистент | 4 | – | 00:33 ± 00:06 | 00:24 ± 00:18 | 02:28 ± 00:08 | 01:01 ± 00:11 | 01:49 ± 00:11 | 01:05 ± 00:01 | 05:19 ± 00:13 |
Хирург Г. –ведущий хирург | 6 | – | 01:19 ± 00:24 | 00:29 ± 00:05 | 01:53 ± 00:03 | 01:05 ± 00:08 | 01:21 ± 00:14 | 01:12 ± 00:00 | 04:20 ± 00:18 |
Разница в %* |
|
| –58 | –17 | 23 | –6 | 26 | 18 | –10 |
Хирург Д. – ассистент | 10 | – | 00:33 ± 00:04 | 00:32 ± 00:04 | 02:20 ± 00:07 | 01:11 ± 00:04 | 01:49 ± 00:08 | 01:18 ± 00:20 | 05:12 ± 00:11 |
Хирург Д. – ведущий хирург | 10 | 2/20 % | 01:10 ± 00:13 | 00:29 ± 00:02 | 01:46 ± 00:06 | 01:08 ± 00:03 | 01:07 ± 00:06 | 01:56 ± 00:34 | 04:03 ± 00:09 |
Разница в %** |
|
| –52 | 9 | 24 | 4 | 38 | 22 | –26 |
Разница в %* показывает, на сколько больше или меньше (–) в % затрачивает времени на этапы операции хирург Г. в качестве 1-го ассистента по сравнению с тем, когда он выполняет их самостоятельно.
Разница в %** показывает, на сколько больше или меньше (–) затрачивает времени на этапы операции хирург Д. в качестве 1-го ассистента по сравнению с тем, когда он выполняет их самостоятельно.
Таблица 5б
Table 5b
Длительность (часы: минуты) операционных этапов и межэтапных промежутков у детей первого года жизни, оперированных в одном отделении
Duration (hours: minutes) of operational stages and inter-stage intervals in children of the first year of life who received surgery in the same department
Оперирующий хирург | Кол-во больных | Кол-во больных с осложнениями/ % от общего числа больных
| Разница во времени между началом операции по расписанию с фактическим началом | Разница во времени от начала контроля до установки артериального катетера | Время от начала контроля до ИК | Отсутствие ритмической деятельности сердца | Время от запуска сердца до конца операции | Время от окончания контроля одного больного до начала контроля следующего | Общая длительность операции |
Хирург Г. ассистент | 51 | 7/14 % | 00:27 ± 00:12 | 00:31 ± 00:10 | 02:23 ± 00:19 | 01:38 ± 00:20 | 01:43 ± 00:28 | 01:47 ± 00:44 | 05:51 ± 00:48 |
Хирург Г. ведущий хирург | 36 | 2/4 % | 01:04 ± 00:10 | 00:34 ± 00:04 | 01:45 ± 00:05 | 00:51 ± 00:03 | 01:16 ± 00:06 | 01:47 ± 00:08 | 03:35 ± 00:10 |
Разница в %* |
|
| -57 | -8 | 27 | 42 | 13 | 47 | 0 |
Хирург Д. ассистент | 35 | 3/9 % | 00:33 ± 00:09 | 00:36 ± 00:05 | 02:22 ± 00:14 | 01:11 ± 00:05 | 01:48 ± 00:10 | 01:53 ± 00:28 | 05:33 ± 00:20 |
Хирург Д. ведущий хирург | 22 | 3/14 % | 00:59 ± 00:14 | 00:28 ± 0 0:02 | 01:45 ± 00:07 | 00:57 ± 00:04 | 01:14 ± 00:06 | 02:12 ± 00:28 | 03:51 ± 00:14 |
Разница в %** |
|
| –44 | 22 | 27 | 20 | 31 | 40 | -14 |
Ссылки * и ** соответствуют табл. 5а.
Характеристика времени между этапами операции. Обобщение данных за год наблюдения показало, что продолжительность этапа от времени подачи больного в операционную по расписанию до его подключения к контролю (до установки электродов ЭКГ, датчика SpO2 и подключения манжеты для измерения артериального давления) была достаточно большой – показатели отклоняются в среднем от среднего значения на 92 % (средняя длительность 50 ± 3 минуты). Для однородных операций одного и того же хирурга, например, при аортальном протезировании, это время в среднем составило 36 ± 5 минут (табл. 4). Разброс времени при операциях аортального протезирования колебался от 4 минут до 2 часов, при пластике дефекта межпредсердной перегородки – от 4 минут до 1 часа 38 минут. Из этих данных видно, что имеются большие резервы по сокращению этого этапа. Важность определения начала операций подчеркивается и другими исследователями. Например, Владу с соавторами [Vladu et al., 2024] для повышения эффективности использования операционных разрабатывают специальные вычислительные алгоритмы для управления временем начала операции.
Продолжительность этапа операции от начала неинвазивного контроля до установки артериального катетера в среднем 27 ± 1 минута (максимальное значение – 4 часа 21 минута, минимальное –12 минут). Этот этап характеризует, сколько времени прошло от момента подключения контроля до момента установки артериального катетера – начала инвазивного измерения артериального давления, собственно, фактического начала операции - инвазивного вмешательства. Необходимо исследовать причины в случаях длительного ожидания поданного в операционную больного до начала манипуляций с ним для принятия мер по упорядочиванию этого процесса.
Эти исследования перекликаются с работой Коста с соавторами [Costa et al., 2017], где исследовалось время пребывания в операционной и время собственно хирургического вмешательства. Были выявлены закономерности в продолжительности этапов операции, что может помочь в планировании работы операционной и сократить задержки.
Интервалы между окончанием контроля одного больного и началом контроля следующего, т. е. интервал между операциями, в среднем 1 час 12 минут (± 3 минуты). Индивидуальный разброс от 12 минут до 5 часов 4 минут показывает, что необходим анализ возможных резервов времени. Отметим, что мониторно-компьютерный контроль дает возможность точно оценить все этапы и межэтапные промежутки в отличие от экспертной оценки затраченного времени [Zaubitzer et al., 2022].
Пример однородных операций. Рассмотрим данные двух больных с аортальными пороками, прооперированными одним и тем же хирургом (рисунок 4).
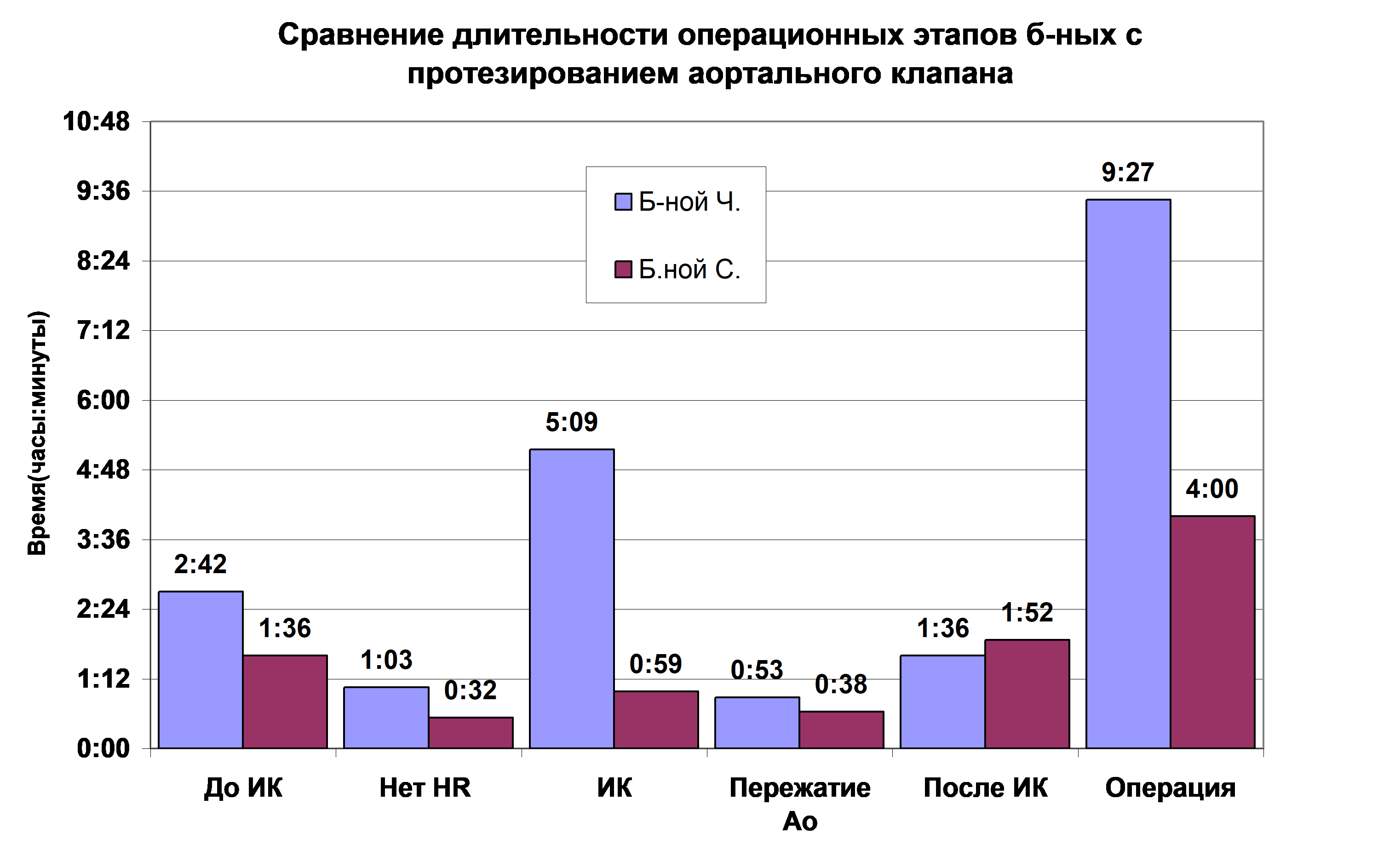
Рис.4. Длительность операционных этапов больных Ч. и С. во время операции протезирования аортального клапана
Fig. 4. Duration of the surgical stages for patients Ч. and С. during aortic valve replacement surgery
Больному Ч. 52 лет с кальцинированным аортальным пороком (стеноз и недостаточность 2 степени), с пароксизмальной формой фибрилляции предсердий была выполнена операция протезирования аортального клапана механическим протезом AST № 25 в условиях ИК, гипотермии и фармакохолодовой кардиоплегии (рисунок 5).
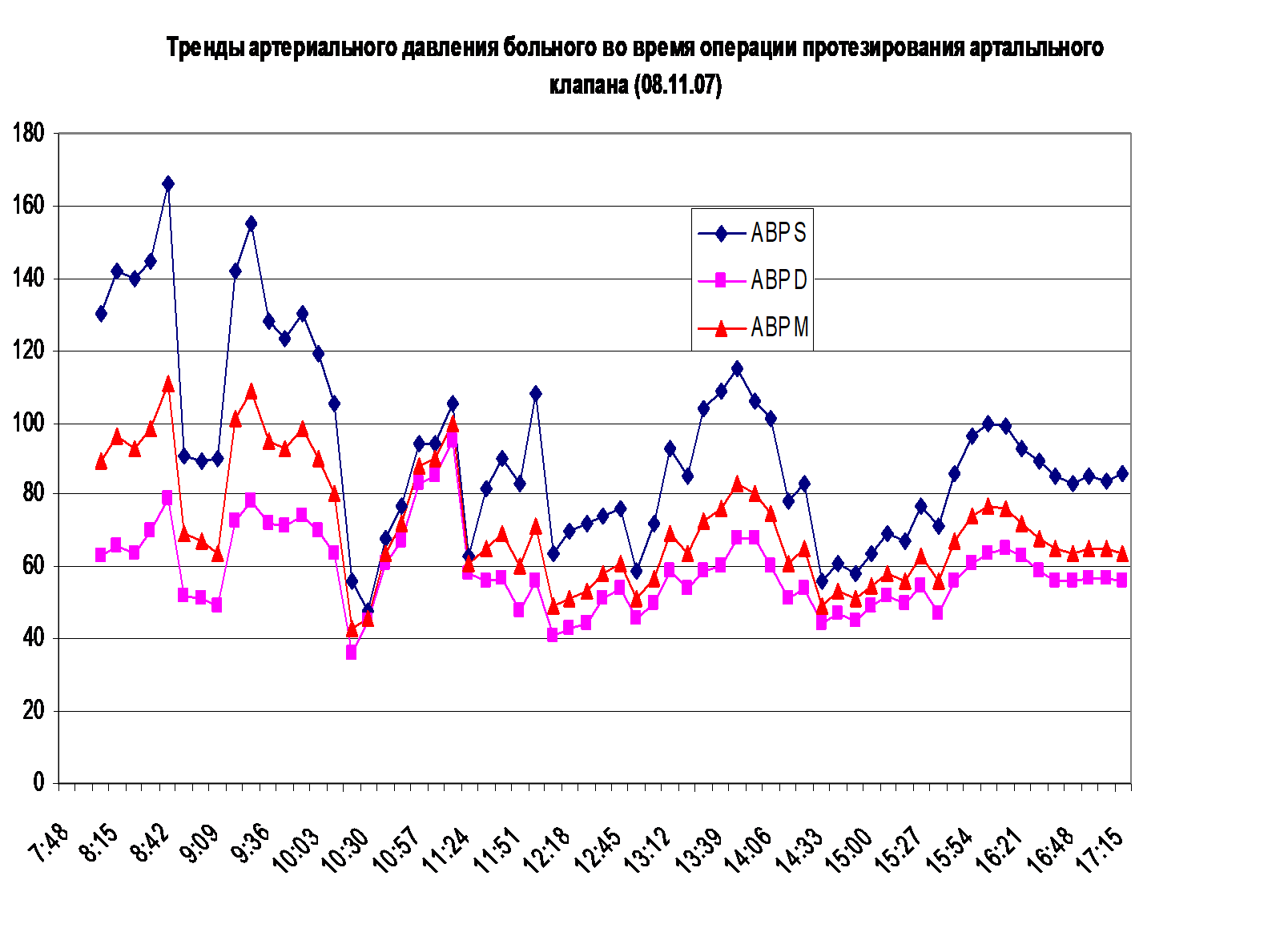
Рис. 5. Тренды артериального давления систолического (ABP S), диастолического (ABP D) и среднего (ABP M) при операции протезирования аортального клапана больного Ч.
Fig. 5. Trends in systolic (ABP S), diastolic (ABP D), and mean (ABP M) blood pressure during aortic valve replacement surgery in patient Ч.
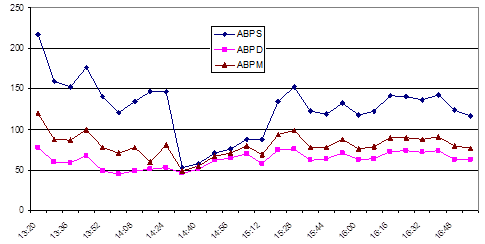
Рис. 6. Тренды артериального давления систолического (ABP S), диастолического (ABP D) и среднего (ABP M) при операции протезирования аортального клапана больного С.
Fig. 6. Trends in systolic (ABP S), diastolic (ABP D), and mean (ABP M) blood pressure during aortic valve replacement surgery in patient C.
Больному С. 52 лет с недостаточностью аортального клапана была выполнена аналогичная операция протезирования аортального клапана механическим протезом AST № 23 (рисунок 6).
На рисунке 4 в последних столбцах приведены продолжительности операционного вмешательства больного Ч. (длительность операции 09:27) и С. (04:00). Разница в длительности операции определялась тем, что этапы до искусственного кровообращения и искусственного кровообращения у больного Ч. были больше на 01:06 и 04:10 соответственно. Более длительный период искусственного кровообращения был обусловлен тем, что на этапе гемостаза имел место эпизод нарушения ритма – мерцательная тахиаритмия с падением показателей гемодинамики. В связи с чем было повторно запущено искусственное кровообращение. При попытке закончить ИК возникали неоднократные эпизоды нарушения ритма с падением гемодинамики. Ритм восстановлен с помощью дефибрилляции и медикаментозно. В результате в раннем послеоперационном периоде больному Ч. потребовалась большая кардиотоническая поддержка: адреналин в дозе 0,085 мкг/кг/мин и допамин в дозе 5 мкг/кг/мин, в отличие от больного С., который в раннем послеоперационном периоде получал минимальную дозу добутамина (3,65 мкг/кг/мин).
Таким образом, целесообразно контролировать и использовать для организации лечения объективные мониторно-компьютерные характеристики показателей состояния больного, которые, вместе с тем, определяют время этапов оперативного лечения. Для этого необходимо разработать и включить в протоколы соответствующие нормативы и, что ещё более актуально, представлять при разборе осложнений тренды показателей состояния больного: клинические, гемодинамические, биохимические в их зависимости от времени, как и сам ход операции, также в динамике [Лищук, Газизова, 2016, Лищук и др., 2017, Газизова и др., 2024].
Обобщая, отметим, что мы надеемся, что в ближайшее время информационные системы в операционных будут прецизионно контролировать все условия операции: параметры операционного оборудования, помещения, действия и физическое состояние бригады медработников и, конечно, объективное состояние больного [Лишук, Газизова, 2016; Merbah et al., 2023; Oliveira et al., 2023; Vladu et al., 2024]. При поцикловом анализе есть возможность контролировать тысячи и сотни тысяч измерений и вычислений в реальном времени, поэтому разброс и анализ некоторых этапов операций потребовал длительного прецизионного статистического и клинико-физиологического анализа данных [Лишук, Газизова, 2016; Газизова и др., 2024].
Таким образом, в НМИЦССХ осуществлен плановый постоянный мониторно-компьютерный контроль и анализ длительности этапов операций, включая средние значения, разброс, определение зависимостей от тяжести исходного состояния, вида анестезии и т. п. В результате мы получили опорные значения длительности операционных этапов для ориентации и включения в протоколы лечения.
Заключение
Средняя продолжительность выделенных этапов операции имеет компактный стабильный характер, что соответствует состоянию больных и лучшему мировому опыту.
Индивидуальный разброс длительностей операций и операционных этапов от больного к больному велик по сравнению со средними значениями. Поэтому для сложных случаев необходим подробный персональный контроль этапов с учетом состояния гемодинамики.
Отметим, что разброс показателей длительности этапов операционного процесса, оцененных на основе мониторно-компьютерного контроля, свидетельствует о том, что:
– качество диагностической подготовки к операции, недостаточно точно поставленный диагноз приводят к затратам дополнительного времени и изменению предварительно составленного плана лечения;
– увеличение периода времени от поступления больного в операционную до начала операционного процесса (индукции в наркоз) приводит к ухудшению состояния больного.
В протоколах лечения заболеваний сердечно-сосудистой системы, как хирургических, так и терапевтических, должны учитываться затраты времени на этапы и процедуры лечения. Это позволит улучшить оценки качества и прогностические возможности как для отдельных этапов, так и для операций в целом, по сравнению с методами, используемыми в настоящее время.
[1] Фамилии хирургов заданы условно по порядку русского алфавита и не имеют отношения к сокращению реальной фамилии.





Список литературы
Список использованной литературы появится позже.