Оценка статуса обеспеченности витамином D и состояния минеральной плотности костной ткани у женщин постменопаузального возраста
Aннотация
Метаболизм костной ткани на протяжении всей жизни зависит от уровня половых гормонов. После наступления менопаузы происходит изменение характера костного метаболизма со смещением его баланса в направлении процессов костной резорбции. Эстрогенная недостаточность является пусковым фактором в патогенезе постменопаузального остеопороза. Хронический дефицит витамина D также является важным звеном в патогенезе большинства форм остеопороза, поскольку ему принадлежит существенная роль в обеспечении метаболизма костной ткани. Целью исследования явилась оценка статуса обеспеченности витамином D и состояния минеральной плотности костной ткани у женщин постменопаузального возраста. Изучена случайная выборка, состоящая из 101 пациентки, жительниц Приднестровской Молдавской Республики, средний возраст 62,7 ± 6,7 года. Исследование проводилось в период с января по декабрь с определением плазменной концентрации 25-гидроксивитамина D из образцов венозной крови. Состояние минеральной плотности костей проанализировано у всех пациенток по результатам двухэнергетической рентгеновской абсорбциометрии. Дефицитный статус обеспеченности витамином D зарегистрирован у 84,2 % обследованных женщин постменопаузального возраста. Установлено, что низкий показатель обеспеченности витамином D в данной возрастной группе достоверно сопряжен с риском ремоделирования костной ткани (р < 0,01).
Ключевые слова: статус обеспеченности витамином D, женщины в возрастном периоде постменопаузы, минеральная плотность костной ткани, остеопения, остеопороз
Введение
Как известно, остеопороз является системным метаболическим заболеванием скелета, которое характеризуется снижением минеральной плотности костной ткани (МПК), нарушением её микроархитектоники и снижением прочности, что повышает риск возникновения переломов [Белая и др., 2021].
Постменопаузальный остеопороз – довольно распространенная форма патологии у пожилых женщин, при которой снижение МПК ассоциируется с поздним менопаузальным периодом жизни и для клинической практики приобретают особую актуальность проблемы ранней диагностики, выявление главных факторов риска, решение задач профилактики и адекватного лечения заболевания у конкретного пациента [Kanis et al., 2019].
Анализ литературы, отражающий проблему остеопороза в России, показал, что остеопороз регистрируется у каждой третьей женщины в возрасте 50 лет и старше и в назначении терапии остеопороза нуждается 31 % женщин старшего возраста. Особо неутешительный прогноз в отношении остеопорозных переломов, число которых к 2035 году может увеличиться с 590 тыс. до 730 тыс. случаев в год [Лесняк и др., 2024].
Роль витамина D в регуляции гомеостаза костной ткани хорошо изучена. Доказано, что хронический дефицит витамина D является одним из основных факторов в развитии остеопороза и связанных с ним падений и переломов у женщин старшего возраста, когда cекреция и метаболические защитные функции на уровне костной ткани женских половых гормонов существенно снижаются [Кондратьева и др., 2021; Изможерова и др., 2023].
Установлено, что низкие уровни витамина D, существующие на протяжении продолжительного периода жизни, могут приводить к снижению абсорбции кальция в кишечнике, в результате чего развивается вторичный гиперпаратиреоз с повышением мобилизации кальция из костей, снижением МПК и развитием остеопороза. Кроме того, витамин D поддерживает обменные процессы на уровне быстрых мышечных волокон и его дефицит может быть связан с развитием возрастной саркопении [Кочиш и др., 2019].
Результаты эпидемиологических исследований последнего десятилетия, когда появилась возможность масштабного определения сывороточного содержания витамина D, позволили заявить о мировой пандемии дефицита и недостаточности витамина D.
Опубликованные материалы российских и международных клинико-эпидемиологических исследований свидетельствуют, что вне зависимости от времени года от 50 до 92 % взрослого населения имеют низкие уровни 25(OH)D в сыворотке крови [Громова, Торшин, 2021].
В ряде работ представлены показатели обеспеченности витамином D у пациентов старшего возраста. Так, по данным исследований Ю.А. Сафоновой, пожилые люди имели дефицит 25(ОН)D в 43,6 % случаев [Сафонова и др., 2021].
В то же время, по данным Е.И. Кондратьевой и соавторов, дефицит и недостаточность 25(ОН)D выявлены у 86,4 % людей старше 65 лет. Автором показано, что риск дефицита витамина D повышался с увеличением возраста обследованных и достигал 77,5 % у лиц в возрасте 85 лет и старше [Кондратьева и др., 2021].
По обобщенным данным, частота дефицита витамина D у женщин в постменопаузе наблюдается в среднем диапазоне 31–70 % [Андреева и др., 2024; Suganthan et al., 2020].
Несмотря на накопленный фактический материал, остаются спорными и обсуждаются в современной литературе вопросы о критериях недостаточности и дефицита витамина D, показаниях к проведению скрининга в группах риска, а также об адекватных профилактических и лечебных дозах препаратов витамина Д, рекомендуемых для клинической практики, в том числе у пожилых пациентов. Эксперты утверждают, что необходимы дальнейшие исследования, поиск оптимального порогового значения плазменной концентрации 25-гидроксивитамина D – 25(ОН)D в крови, доказавшего эффективность профилактики и лечения остеопороза [Каронова и др., 2022; Giustina et al., 2020; Demay et al., 2024].
Цель работы – оценить статус обеспеченности витамином D и состояние минеральной плотности костной ткани у женщин постменопаузального возраста.
Материалы и методика исследования
Была изучена случайная выборка, состоящая из 101 (n = 101) пациентки в возрасте от 50 до 84 лет (m = 62,7 ± 6,7), с зарегистрированной постменопаузой, проживающих в Приднестровской Молдавской Республике, которые обратились за консультативной помощью к эндокринологу ООО «Медин» г. Тирасполь в период с января по декабрь 2022 года. При отборе пациенток учитывали отсутствие приема препаратов витамина D в течение предыдущего года и исключение заболеваний, способных повлиять на состояние минеральной плотности костной ткани.
У всех включенных в исследование пациенток определен плазменный уровень (25(OH)D из образцов венозной крови, забор которой производился после восьмичасового голодания. Содержание 25(ОН)D определяли методом иммунохемилюминесцентного анализа на анализаторе Abbott Architect 8000.
В качестве критериев установления диагноза использована интерпретация концентраций 25(OH)D, рекомендованная Российской ассоциацией эндокринологов [Дедов и др., 2021].
– концентрация 25(ОН)D в сыворотке крови менее 10 нг/мл соответствовала выраженному дефициту витамина D;
– концентрация 25(ОН)D в сыворотке крови менее 20 нг/мл – дефициту витамина D;
– концентрация 25(ОН)D в диапазоне ≥ 20 и < 30 нг/мл – недостаточности витамина D;
– адекватный уровень – 30–100 нг/мл.
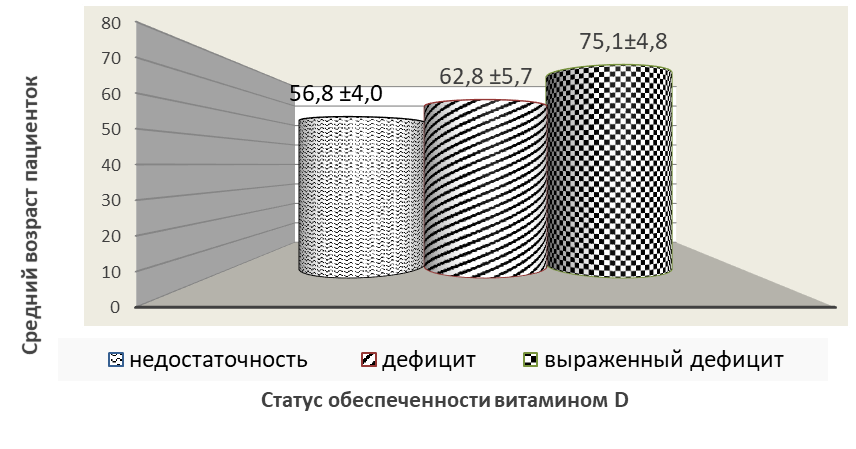
Проведен анализ обеспеченности витамином D женщин в зависимости от повышения возраста в трех возрастных группах, где средний возраст соответственно составил: m = 56,8 ± 4,0; 62,8 ± 5,7; 75,1 ± 4,8.
Состояние минеральной плотности костей изучено у всех пациенток по результатам двухэнергетической рентгеновской абсорбциометрии, с оценкой согласно общим критериям, предложенных исследовательской группой ВОЗ. Нормой для T-критерия принималось значение от «+2» до «-0,9», для начальной стадии остеопении – от «-1» до «-2,5», остеопороз диагностировался, если минеральная плотность кости составляла 2,5 или более стандартных отклонений ниже среднего значения для молодых людей – «-2,5 и ниже» [Ukon и др., 2019].
Проанализирован материал современных литературных данных в отношении целевого диапазона 25-гидроксивитамина D и оптимальной дозы витамина D для профилактики и лечения остеопороза у пожилых пациентов [Дедов и др., 2021; Торшин и др., 2021; Hin et al., 2017; Giustina et al., 2020].
Результаты исследования представлены в виде абсолютных, средних и относительных величин. Статистическую обработку данных производили с помощью пакетов статистических программ Microsoft Excel 2013 для Statistica 8.0 для Windows. Для оценки достоверности различия между средними значениями (М ± s) рассчитывался доверительный коэффициент Стъюдента (t), и при его величине от 2,0 и выше и показателю достоверности различия (p) менее 0,05 (p < 0,05) различие расценивалось как клинически значимое.
Результаты исследования и обсуждение
Из общего числа обследуемых женщин у 85 (84,2 %) зафиксированы сниженные показатели плазменной концентрации 25(ОН)D, соответствующие: у 42 (41,6 %) пациенток уровню недостаточности, у 37 (36,6 %) – дефициту, выраженный дефицит наблюдался у 6 (5,9 %) пациенток. Средний возраст пациенток с недостаточностью, дефицитом и выраженным дефицитом витамина D в плазме крови соответственно составил: 56,8 ± 4,0; 62,8 ± 5,7; 75,1 ± 4,8 года (рисунок 1). Адекватный уровень витамина D зафиксирован только у 16 пациенток, что составляет всего 15,8 % от числа общей выборки, средний возраст данной группы 55,1 ± 5,1 года.
Рис. 1. Средний возраст пациенток с зафиксированной недостаточностью и дефицитом витамина D
Fig. 1. Average age of female patients with documented vitamin D insufficiency and deficiency
Согласно полученным данным, уровень плазменной концентрации витамина D3 у женщин в возрасте 56,8 ± 4,0 лет статистически значимо ниже его нормального уровня, с вероятностью более 95 % (р < 0,05) и соответствует критерию недостаточности обеспеченностью витамином D (20–29 нг/мл).
Женщины с дефицитом витамина D3 (менее 20 нг/мл) оказались старше (m = 62,8 ± 5,7 лет) женщин, у которых констатирована его недостаточность (m = 56,8 ± 4,0) лет (р < 0,01).
Наиболее низкий показатель обеспеченности витамином D (менее 10 нг/мл) зафиксирован в возрастной группе 75,1 ± 4,8 лет.
Сведения о численности пациенток с нарушением минеральной плотности костей (МПК) в группах с различным уровнем обеспеченности витамином D представлены в таблице 1.
Таблица 1
Table 1
Распределение числа (%) пациенток в соответствии с плазменным уровнем 25(ОН)D и состоянием минеральной плотности костной ткани по данным остеоденситометрии
Distribution of female patients (%) according to plasma level of 25(OH)D and bone mineral density status based on osteodensitometry data
Состояние минеральной плотности костей | Уровень содержания 25(ОН)Д | |||
≥ 30 нг/мл n = 16 | 20–29 нг/мл n = 42 | < 20 нг/мл n = 37 | < 10 нг/мл n = 6 | |
Остеопения | n = 6 (37,5) | n = 23 (54,8) | n = 24 (64,9) | n = 1 (16,7) |
Остеопороз | n = 2 (12,5) | n = 7 (16,6) | n = 12 (32,4) | n = 5 (83,3) |
Нормальная МПК | n = 8 (50) | n = 12 (28,6) | n = 1 (2,7) | n = 0 |
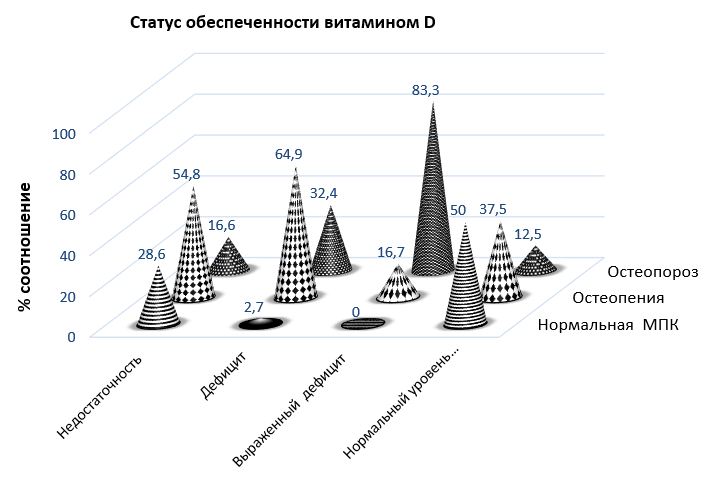
Среди пациенток с зафиксированной лабораторной недостаточностью витамина D (содержание 25(ОН)D 20–29 нг/мл) у 23 по данным денситометрии выявлена остеопения (54,8 %), у 7 – остеопороз (16,6 %), у 12 (28,6 %) определены оптимальные показатели МПК по Т-критерию (рисунок 2).
Рис. 2. Процентное соотношение числа пациенток с различной минеральной плотностью костной ткани в зависимости от статуса обеспеченности витамином D
Fig. 2. Percentage of female patients with different bone mineral density, depending on their vitamin D status
Среди женщин (n = 37) с зафиксированным дефицитом витамина D – 25(ОН)D < 20 нг/мл остеопороз констатирован у 12 (32,4 %), остеопения – у 24 (64,9 %), нормальные показатели минеральной плотности костной ткани (МПК) – у одной пациентки (2,7 %).
В группе n = 6 с выраженным дефицитом витамина D – 25(ОН)D <10 нг/мл остеопения выявлена у 1 пациентки (16,7 %), остеопороз – у 5 пациенток (83,3 %), нормальная МПК – 0.
При недостаточности, где показатель 25(ОН)D составлял 20–29 нг/мл, n = 7, остеопороз наблюдался у 16,6 %, остеопения – у 54,8 %, нормальная МПК – у 28,6 %.
Среди пациенток n = 16 с нормальным уровнем витамина D остеопения зафиксирована у 6 (33,3 %), остеопороз – у 2 (12,5 %), оптимальные показатели МПК – у 8 (50 %) пациенток.
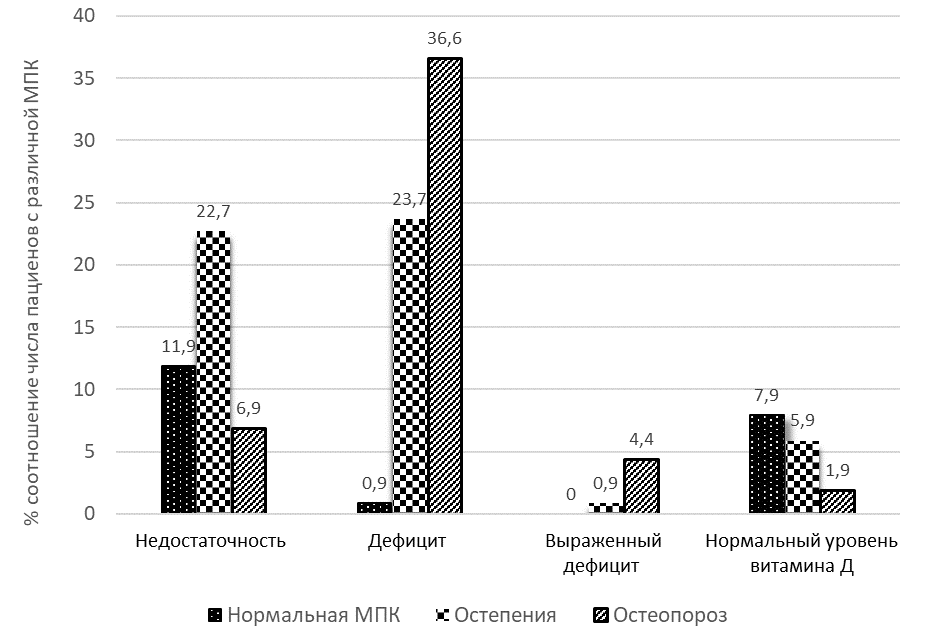
На рисунке 3 наглядно представлено процентное соотношение числа пациенток, имеющих различную МПК к общему числу выборки.
Рис. 3. Процентное соотношение числа пациенток, имеющих различную минеральную плотность костной ткани, к общему числу выборки при установленном статусе обеспеченности вит. D
Fig. 3. Percentage of female patients with different bone mineral density to the total number of the sample, based on the established vitamin D status
Как видно из рисунка 3, наиболее высокий процентный показатель выявленного остеопороза (36,6 %) отмечен у пациенток с зарегистрированным дефицитом 25(ОН)D.
Наличие остеопении зафиксировано у 23,7 % женщин при показателях 25(ОН)D, характеризующих дефицит витамина D, и у 22,7 % пациенток – его недостаточность.
У пациенток с адекватной обеспеченностью витамином D остеопороз выявлен в 1,9 % случаев, остеопения – в 5,9 %, состояние, характеризующее нормальную МПК, – у 7,9 %.
Таким образом, можно констатировать, что дефицитные показатели содержания витамина D (≤ 20 нг/мл) у обследованных нами женщин постменопаузального возраста чаще сочетались с низкими показателями МПК, установленными на основании рентгеновской остеоденситометрии по Т-критерию. Риск развития остеопороза и остеопении при дефицитном статусе содержания витамина D оказался выше, чем при недостаточности (с вероятностью более 95 %). При этом низкий статус обеспеченности витамином D (≤ 20 нг/мл) достоверно был связан с риском ремоделирования костной ткани у обследованных женщин постменопаузального возраста (р < 0,01).
Ранняя диагностика постменопаузального остеопороза имеет решающее значение для предотвращения серьезных осложнений. Важно своевременно провести лабораторную оценку обмена кальция и фосфора, определить показания к селективной остеоденситометрии, обеспечить адекватное потребление витамина D.
Денситометрия как золотой стандарт в оценке МПК позволяет выявить заболевание на ранних стадиях, когда еще можно принять меры по его стабилизации или замедлению прогрессирования. Наряду с денситометрией важную роль играет оценка факторов риска, таких как наследственность, образ жизни, питание и наличие сопутствующих заболеваний.
Стабильная концентрация витамина D в сыворотке крови важна для полноценного кальций-фосфатного метаболизма и здоровья костно-мышечной системы. Это подтверждается многими исследованиями, в том числе работой Pang Yao, Liang Sun, в которой показано, что ежедневный приём витамина D в дозе 2 000 МЕ способствовал снижению ремоделирования костной ткани у взрослых людей без побочных последствий для здоровья [Yao, Sun et al., 2018].
В последние годы наблюдается выраженная тенденция к увеличению норм физиологической потребности и, соответственно, рекомендуемого суточного потребления витамина D. В последней версии российских федеральных клинических рекомендаций на основании проведенного анализа современной мировой литературы сформулированы рекомендации по диагностике, лечению и профилактике дефицита витамина D в общей популяции и среди пожилых пациентов. В отношении уточнения целевого диапазона значений 25(ОН)D как основного маркера статуса витамина D в российских рекомендациях предложены уровни от 30 до 60 нг/мл, в том числе при проведении антирезорбтивной терапии [Дедов и др., 2021].
По мнению зарубежных экспертов, целью обеспечения адекватного уровня витамина D у дефицитных пациентов пожилого возраста должно быть достижение уровня 25(OH)D в сыворотке крови > 50 нмоль/л [Giustina et al., 2023].
Что касается максимально безопасной профилактической дозы, то большинство экспертов предлагают 4 000 МЕ в сутки в качестве безопасного верхнего уровня потребления витамина D [Дедов и др., 2021; Giustina et al., 2020].
Так, по данным анализа клинических результативных исследований «Об эффективных и безопасных дозировках витамина D3» [Торшин и др. 2021], взрослым пациентам, у которых невозможно контролировать уровень 25(OH)D и кальция в крови во время длительного (более полугода) лечения, рекомендуется принимать не более 4 000 МЕ витамина D в сутки, если у них нет факторов риска дефицита. При наличии таких факторов суточная доза не должна превышать 10 000 МЕ. Однако это ограничение не распространяется на случаи подтвержденного выраженного дефицита витамина D, когда для достижения целевого уровня 25(OH)D в крови могут потребоваться более высокие дозы.
Некоторые эксперты справедливо указывают, что текущая классификация статуса витамина D не принимает во внимание особенности индивидуальной чувствительности к его действию, которая может быть зависима от генетических факторов, эпигенетических причин, диетических обстоятельств, сопутствующих болезней, или употребления лекарственных средств.
Для решения этих вопросов, как утверждают Ершов О.Б. и Овчаренко А.М., необходим индивидуальный подход. Важно учитывать индивидуальную насыщающую дозу и продолжительность лечения, а также возможные влияния на уровень витамина D различных факторов [Ершова, Овчаренко, 2025].
Кроме того, в рекомендациях междисциплинарной группы клинических экспертов [Giustina et al., 2023; Demay, et al., 2024] указано, что людям старше 50 лет, которым показан приём витамина D, следует принимать его ежедневно в установленной суточной дозе, а не эпизодически в повышенных дозах, как это рекомендуют некоторые специалисты.
В завершение стоит отметить, что в свете некоторых противоречий, существующих в современной литературе относительно витамина D, при разработке стратегий профилактики и лечения в клинической практике, прежде всего, необходимо опираться на те дозы витамина D и продолжительность их приёма, которые обоснованы в актуальных российских клинических рекомендациях с учётом возрастных групп, состояния здоровья и других факторов [Дедов и др., 2021].
Выводы
- Дефицитный статус содержания витамина D выявлен у 84,2 % женщин постменопаузального возраста. У 41,6 % уровень 25(OH)D составлял 20–29 нг/мл (недостаточность), у 36,6 % – менее 20 нг/мл (дефицит), а у 5,9 % – менее 10 нг/мл (выраженный дефицит).
- С увеличением возраста наблюдается тенденция к повышению риска дефицита витамина D. Средний возраст женщин, у которых уровень витамина D находится ниже нормы, характеризуется значениями 56,8 ± 4,0 лет. Средний возраст женщин с подтвержденным дефицитом витамина D составляет 62,8 ± 5,7 лет. Средний возраст женщин с тяжелым дефицитом витамина D равен 75,1 ± 4,8 лет. Различия между указанными группами статистически значимы (p < 0,01).
- У женщин в постменопаузе остеопороз чаще встречался при выраженном дефиците витамина D (≤ 10 нг/мл), когда остеопороз диагностировали у 83,3 % женщин; при показателях ниже 20 нг/мл – в 36,6 % случаев. При недостатке витамина D (20–29 нг/мл) болезнь выявляли у 16,6 % пациенток, а при адекватном уровне (≥ 30 нг/мл) – только у 12,5 %. Низкий уровень витамина D (≤ 20 нг/мл) достоверно связан с повышенным риском ремоделирования костной ткани (p < 0,01).
- Женщины постменопаузального возраста с зарегистрированным дефицитным статусом витамина D нуждаются в оценке состояния минеральной плотности костей при первичном обследовании.
- Чтобы предотвратить и эффективно лечить остеопороз у женщин в постменопаузе, важно поддерживать плазменный показатель 25(OH)D в целевом диапазоне от 30 до 60 нг/мл. Для этого необходим индивидуальный подход, включающий подбор оптимальных насыщающих доз витамина D и определение длительности их приема.





Список литературы
Андреева Е.Н., Артымук Н.В., Веснина А.Ф., Зазерская И.Е., Карахалис Л.Ю., Каткова Н.Ю., Пигарова Е.А., Сахаутдинова И.В., Спиридонова Н.В., Тапильская Н.И., Хамошина М.Б., Шереметьева Е.В., Юренева С.В., Ярмолинская М.И. 2024. Резолюция национального междисциплинарного совета экспертов «Высокодозный витамин D (Девилам) в практике акушера-гинеколога». Проблемы Эндокринологии. 70(2): 103–116. https://doi.org/10.14341/probl13465
Белая Ж.Е., Белова К.Ю., Бирюкова Е.В., Дедов И.И., Дзеранова Л.К., Драпкина О.М., Древаль А.В., Дубовицкая Т.А., Дудинская Е.Н., Ершова О.Б., Загородний Н.В., Илюхина О.Б., Канис Д.А., Крюкова И.В., Лесняк О.М., Мамедова Е.О., Марченкова Л.А., Мельниченко Г.А., Никанкина Л.В., Никитинская О.А., Петряйкин А.В., Пигарова Е.А., Родионова С.С., Рожинская Л.Я., Скрипникова И.А., Тарбаева Н.В., Ткачева О.Н., Торопцова Н.В., Фарба Л.Я., Цориев Т.Т., Чернова Т.О., Юренева С.В., Якушевская О.В. 2021. Федеральные клинические рекомендации по диагностике, лечению и профилактике остеопороза. Остеопороз и остеопатии. 24(2): 4–7. https://doi.org/10.14341/osteo12930
Громова О.А. Витамин D – смена парадигмы / О.А. Громова, И.Ю. Торшин. – 2-е изд. переб. и дополн. Москва: ГОЭТАР-Медиа, 2021. 735 с.
Дедов И.И., Мельниченко Г.А., Мокрышева Н.Г., Пигарова Е.А., Поваляева А.А., Рожинская Л.Я., Белая Ж.Е., Дзеранова Л.К., Каронова Т.Л., Суплотова Л.А., Трошина Е.А. 2021. Проект федеральных клинических рекомендаций по диагностике, лечению и профилактике дефицита витамина D // Остеопороз и остеопатии. 24(4): 4–26. doi: https://doi.org/10.14341/osteo12937
Ершова О.Б., Овчаренко А.М. 2025. Интерпретация статуса витамина D в клинических рекомендациях: единство и противоречия. Фарматека 2. 10–19. doi: https://dx.doi.org/10.18565/pharmateca.2.10-19.
Изможерова Н.В., Попов А.А., Рябинина А.В., Вихарева А.А., Сафьяник Е.А., Спевак А.В., Шамбатов М.А., Бахтин В.М. 2023. Взаимосвязь компонентов метаболического синдрома с обеспеченностью витамином D у женщин в поздней постменопаузе // Ожирение и метаболизм. 20(1): 4–12. doi: https://doi.org/10.14341/omet12737
Каронова Т.Л., Черникова А.Т., Головатюк К.А., Лагутина Д.И., Михайлова А.А., Гринева Е.Н. 2022. Витамин D: новое о старом. /Остеопороз и остеопатии. 25(3). С. 62–63.
Кондратьева Е.И., Лошкова Е.В., Захарова И.Н., Саприна Т.В., Шубина Ю.Ф., Никонова В.С., Мельяновская Ю.Л., Зодьбинова А.Э., Одинаева Н.Д. 2021. Дефицит витамина D: гендерные особенности // Эндокринология: новости, мнения, обучение. 10(2): 18–25. doi: https://doi.org/10.33029/2304-9529-2021-10-2-18-25.
Кондратьева Е.И., Лошкова Е.В., Захарова И.Н., Шубина Ю.Ф., Саприна Т.В., Никонова В.С., Мельяновская Ю.Л., Зодьбинова А.Э., Жекайте Е.К., Одинаева Н.Д. 2021. Оценка обеспеченности витамином D в различные возрастные периоды. Медицинский совет. (12): 294–303. https://doi.org/10.21518/2079-701X-2021-12-294-303.
Кочиш А.Ю., Лесняк О.М., Беленький И.Г., Белова К.Ю., Евстигнеева Л.П., Ершова О.Б., Богопольская А.С. 2019. Комментарии к рекомендациям EULAR/EFORT по лечению пациентов старше 50 лет с низкоэнергетическими переломами и профилактике у них повторных переломов / Гений ортопедии. 25(1): 6–14.
Лесняк О.М., Белова К.Ю., Евстигнеева Л.П. 2024. Консенсус экспертного совета российской ассоциации по остеопорозу по длительному лечению бисфосфонатами при остеопорозе. Остеопороз и остеопатии. 27(1): 4–9.
Сафонова Ю.А., Торопцова Н.В. 2021. Дефицит и недостаточность витамина D, факторы риска и его коррекция у людей пожилого возраста. РМЖ. 6: 96–100.
Торшин И.Ю., Громова О.А., Тетруашвили Н.К. 2021. Об эффективных и безопасных дозировках витамина D3: мегаанализ клинически результативных исследований как основа доказательности. Медицинский совет. (13): 112–120. https://doi.org/10.21518/2079-701X-2021-13-112-120
Demay M.B., Pittas A.G., Bikle D.D., Diab D.L., Kiely M.E., Lazaretti-Castro M., Lips P., Mitchell D.M., Murad M.H., Powers Sh., Rao S.D., Scragg R., McCartney Ch.R. 2024. Vitamin D for the Prevention of Disease: An Endocrine Society Clinical Practice Guideline. J Clin Endocrinol Metab. 109(8): 1907–47. doi: 10.1210/clinem/dgae290
Giustina A., Bouillon R., Binkley N. 2020. Controversies in Vitamin D: A Statement from the Third International Conference. JBMR Plus. 4(12): 1–13. doi: https://doi.org/10.1002/jbm4.10417
Giustina A., Bouillon R., Dawson-Hughes B., Ebeling P.R., Lazaretti-Castro M., Lips P., Marcocci C., Bilezikian J.P. 2023. Vitamin D in the Older Population: A Consensus Statement. Review Endocrine. 79(1): 31–44. doi: 10.1007/s12020-022-03208-3
Kanis J.A., Cooper C., Rizzoli R., Reginster J.Y. 2019. Scientific Advisory Board of the European Society for Clinical and Economic Aspects of Osteoporosis (ESCEO) and the Committees of Scientific Advisors and National Societies of the International Osteoporosis Foundation (IOF). European Guidance for the Diagnosis and Management of Osteoporosis in Postmenopausal Women. Osteoporos Int. Jan; 30(1): 3–44. https://doi.org/10.1007/s00198-018-4704-5
Suganthan N., Kumanan T., Kesavan V. 2020. Vitamin D Status among Postmenopausal Osteoporotic Women: A Hospital Based Cross-Sectional Study from Northern Sri Lanka. BMC Nutrition 6, 15. https://doi.org/10.1186/s40795-020-00341-у
Hin H., Tomson J., Newman C., Kurien R., Lay M., Cox J. 2017. Optimum Dose of Vitamin D for Disease Prevention in Older People: BEST-D Trial of Vitamin D in Primary Care. Osteoporos Int. 28(3): 841–851. https://doi. org/10.1007/s00198-016-3833-y
Yao P., Sun L., Xiong Q., Xu X., Li H., Lin X. 2018. Cholecalciferol Supplementation Promotes Bone Turnoverin Chinese Adults with Vitamin D Deficiency // The Journal of Nutrition. 148(5): 746–751. https://doi.org/10.1093/jn/nxy032