Болезни органов пищеварения: особенности структуры и динамики заболеваемости у взрослого населения Санкт-Петербурга за период 2013–2023 гг.
Aннотация
Забота о сохранении и укреплении здоровья населения является актуальным направлением в государственной политике. В структуре заболеваемости населения болезни органов пищеварения (БОП) неинфекционной природы распространены у лиц трудоспособного возраста и значительно снижают качество жизни. Цель – анализ структуры и динамики заболеваний органов пищеварения среди взрослого населения Санкт-Петербурга за 2013–2023 гг. Материалы и методы. Проведен ретроспективный анализ структуры и динамики заболеваний органов пищеварения у взрослого населения Санкт-Петербурга за 2013–2023 гг. Результаты. Отмечен ежегодный прирост заболеваемости по часто встречающимся БОП: болезни Крона с 1,29 % до 3,44 % и язвенного колита с 1,97 % до 156,32 % у пациентов трудоспособного возраста (ТВ), заболеваемости паралитического илеуса и непроходимости кишечника без грыжи с 1,13 % в 2022 г. до 61,62 % в 2023 г. у пациентов пенсионного возраста (ПВ). Отмечена положительная динамика в виде снижения числа послеоперационных осложнений как у пациентов ТВ (3,49 % – 0,23 %), так и ПВ (1,35 % – 0,34 %), и умерших после операций на органах пищеварения (ОП): удельный вес умерших вследствие БОП у пациентов ТВ снижался с 2,26 % до 1,48 %, в то время как у пациентов ПВ оставался без динамики: 3,69 % – 3,47 %. Наибольшей летальностью характеризуются болезни панкреато-гепатобилиарной системы как у пациентов трудоспособного возраста (13,72 % – 16,53 %), так и у пациентов пенсионного возраста (18,60 % – 19,04 %). Заключение. Ретроспективный анализ за 2013–2023 гг. заболеваемости БОП у взрослого населения Санкт-Петербурга позволил выявить закономерности динамики и структуры, что может явиться основой для оптимизации оказания медицинской помощи.
Ключевые слова: болезни органов пищеварения, трудоспособный и пенсионный возраст, заболеваемость, инвалидность
Введение
Болезни органов пищеварения имеют важное медико-социальное значение вследствие хронического течения и развития тяжелых осложнений [Корочанская и др., 2019; Кореневская, Лопухова, 2019; Барановский и др., 2020; Гурьянова, 2020; Колбина и др., 2022; Вялов, Гилюк, 2025]. В структуре общей заболеваемости (7,7 %) и смертности (5,2 %) БОП занимают 4 место в Российской Федерации. За последние годы значительно увеличилась распространённость гастроэнтерологической патологии (ГЭП), изменяется структура болезней, расширяются возрастные границы [Кантемирова и др., 2020; Шмакова и др., 2021; Будаев и др., 2022; Гурьянова, Иванова, 2022; Кантемирова и др., 2023; Петров и др., 2024; Kantemirova et al., 2019]. Особенностью ГЭП у взрослых пациентов является рецидивирующее течение и
в 70–80 % случаев – сочетанное поражение ОП [Барановский и др., 2020; Рунихина и др., 2023; Вялов, Гилюк, 2025].
Проблема БОП имеет не только медицинскую, но и экономическую направленность, так как приводит к длительной временной нетрудоспособности, инвалидности и в ряде случаев – к смертности [Барановский и др., 2019; Корочанская и др. 2019; Барановский и др., 2020; Кантемирова и др., 2020; Ивашкин и др., 2021; Колбина и др., 2022; Кантемирова и др., 2023; Kantemirova et al., 2019]. Для снижения заболеваемости и инвалидизации необходимо проведение эффективной профилактики путем наблюдения и анализа полученных результатов [Кантемирова и др., 2020; Ермолицкая, 2023; Рунихина и др., 2023].
Целью исследования является анализ структуры и изменений в динамике заболеваний органов пищеварения среди взрослого населения Санкт-Петербурга за период 2013–2023 гг.
Материалы и методы
Проведен ретроспективный анализ статистических данных, характеризующих структуру и динамику заболеваний органов пищеварения (БОП) у взрослого населения Санкт-Петербурга за последние 11 лет (2013–2023 гг.). Использованы формы статистического учета Комитета здравоохранения Санкт-Петербурга (ф. № 12 и ф. № 14).
Результаты
Проведённый анализ заболеваемости в обслуживаемом районе медицинской организации Санкт-Петербурга за 2013–2023 гг. показал, что среди лиц в возрасте 18 лет и старше абсолютное число случаев заболеваний органов пищеварения увеличилось на 90,98 %, составив 312 630 случаев. В то же время по Российской Федерации зафиксирована тенденция к снижению абсолютного количества случаев на 4,66 % (575 452 случая).
В структуре БОП в СПб гастрит и гастродуоденит по частоте встречаемости занимают ведущее место – 25,38 % в 2013 г., 29,93 % – в 2018 г.; 34,64 % – в 2023 г. Болезни желчного пузыря и желчевыводящих путей демонстрируют устойчивое снижение – с 18,52 % в 2013 г. до 14,34 % в 2018 г. и до 13,62 % в 2023 г. Другие болезни кишечника занимают третье место в структуре. Частота встречаемости ежегодно увеличивается и в 2013 г. составляет 8,78 %, в 2018 г. – 9,58 %, достигая максимума в 2023 г. – 13,34 %. Далее в 2013 г. и 2018 г. последовали болезни поджелудочной железы: 6,81 % и 6,72 % соответственно.
Сравнивая динамику уровня заболеваемости БОП по Санкт-Петербургу и по Российской Федерации, наблюдали некоторые изменения. Так, уровень заболеваемости БОП в СПб за 11 лет вырос на 76,66 %, в то время как по России он снизился на 4,66 %. В Санкт-Петербурге за период 2013–2018 гг. наблюдался подъем этого показателя на 5,34 % (до 1 118,60 ‱), по сравнению с таковым в 2,19 раза (до 1 467,74 ‱) по Российской Федерации. В 2023 г. наблюдалось снижение указанных показателей по Санкт-Петербургу (20,16 %) и по Российской Федерации (9,72 %).
Как представлено на рисунке 1, за период исследования отмечен подъем заболеваемости БОП с ежегодным приростом вплоть до 2018 г. Наибольший вклад в общую заболеваемость вносили гастрит/дуоденит, ГПОД, неинфекционный энтерит и колит, другие болезни кишечника, болезни печени, болезни желчного пузыря, желчевыводящих путей, болезни поджелудочной железы.
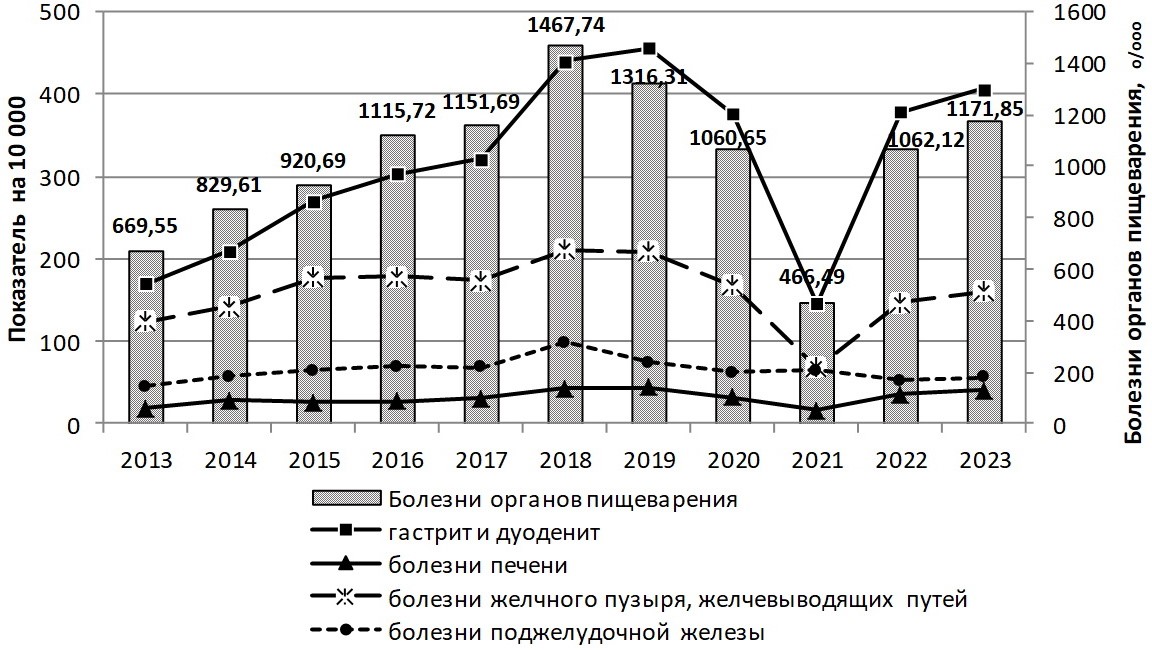
Рис. 1. Уровень заболеваемости населения, проживающего в районе обслуживания медицинской организации Санкт-Петербурга, болезнями органов пищеварения (показатели на 10 000)
Fig. 1. The incidence rate of the digestive system diseases among the population living in the service area of a healthcare institution in St. Petersburg (indicators per 10,000)
В последующие три года отмечалось снижение заболеваемости по большинству перечисленных нозологических форм.
Обращает на себя внимание то, что за период 2021–2023 гг. в структуре заболеваемости появились нозологические формы, такие как болезнь Крона и язвенный колит. Уровень показателя болезни Крона увеличился с 1,29 % до 3,44 %, язвенного колита – с 1,97 % до 156,32 %. Отмечена резкая динамика роста паралитического илеуса и непроходимости кишечника без грыжи с 1,13 % в 2022 г. до 61,62 % в 2023 году; фиброза и цирроза печени – с 3,81 % в 2022 г. до 159, 64 % в 2023 году. В то же время с 2020 года зарегистрировано снижение роста болезней желчного пузыря, желчевыводящих путей с 167,23 % до 56,49 %, болезни поджелудочной железы – с 61,70 % до 2,94 %.
Согласно МКБ-10, к группе заболеваний органов пищеварения относятся патологии, требующие хирургического лечения.
При сравнительном анализе динамики показателей проведенных в стационаре операций (рисунок 2) было установлено, что за исследуемый период отмечено два тренда повышения показателя – в 2018 г. (19,54 %) и в 2022 г. (14,25 %).
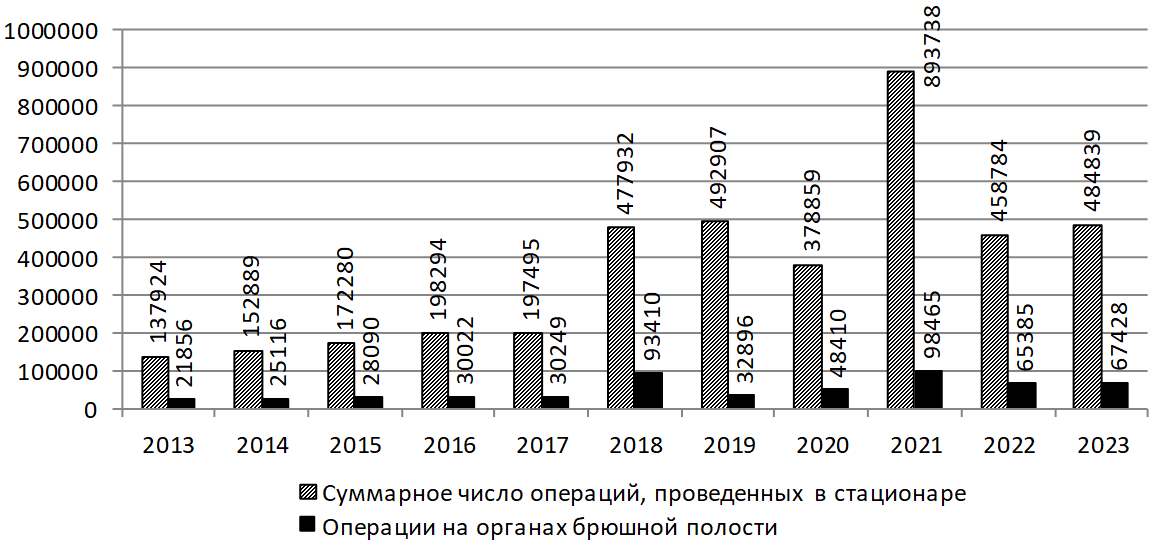
Рис. 2. Динамика проведенных в стационаре операций на органах брюшной полости (абсолютные значения)
Fig. 2. Dynamics of abdominal surgeries performed in the hospital (absolute values)
Анализ послеоперационных осложнений (ПОО) и летальных исходов (ЛИ) в ТВ и ПВ представлен на рисунке 3. В рамках оценки статистических данных установлено, что за период с 2013 г. по 2023 г. отмечено четкое снижение показателя ПОО (4,84 % – 0,58 %).
Аналогичная тенденция снижения ПОО наблюдалась как у пациентов ТВ (3,49 % – 0,23 %), так и ПВ (1,35 % – 0,34 %). Однако, учитывая возрастную структуру ПОО от операций, проведенных на органах пищеварения, доля пациентов ТВ (40,36 %) была ниже по сравнению с долей пациентов ПВ (59,64 %). Тренды были разнонаправленными – показатель у ТВ снижался с 72,2 % до 40,36 %), а показатель у ПВ повышался с 27,98 % до 59,64 %.
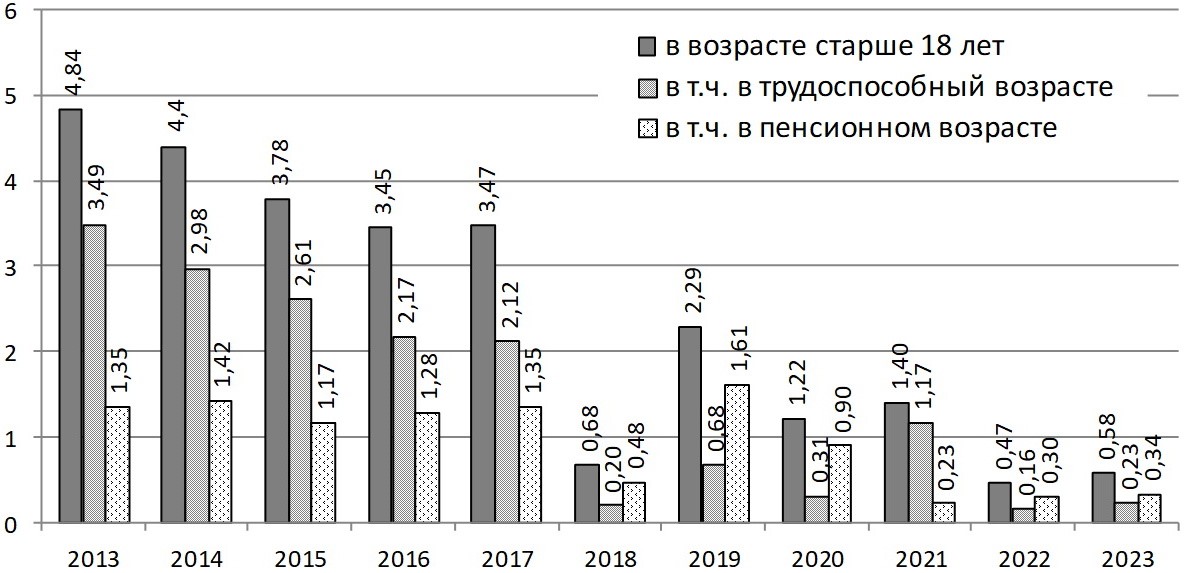
Рис. 3. Доля послеоперационных осложнений от общего количества операций на органах брюшной полости в различных возрастных группах, %
Fig. 3. The proportion of postoperative complications from the total number of abdominal surgeries in different age groups, percentage
Общее количество ПОО за период 2013–2023 гг. устойчиво снижалось до 2018 г., после небольшого подъема в 2019 г. наблюдалось дальнейшее снижение к 2023 г. (рисунок 3). Показатель послеоперационных осложнений ТВ за период 2013–2023 гг. снижался до 2018 г., затем в 2019 г. зарегистрирован незначительный подъем, а в последующие годы наблюдали снижение. Показатель ПОО в ПВ за период 2013–2023 гг. имел аналогичную тенденцию. С 2013 г. до 2018 г. отмечено четкое снижение показателя, затем в 2019 г. – повышение более в 2 раза, а начиная с 2020 г. наблюдали снижение данного показателя. При сопоставлении показателей ПОО в ТВ и ПВ, было установлено, что с 2013 г. по 2017 г. доля пациентов ТВ преобладала по сравнению с таковой ПВ, однако с 2018 г. по 2023 г. доля ПВ была больше доли ТВ, кроме 2021 г.
На рисунке 4 представлена статистически значимая тенденция к снижению удельного веса летальных исходов после операций на органах брюшной полости за период 2013–2023 гг. – с 13,51 % до 3,63 %.
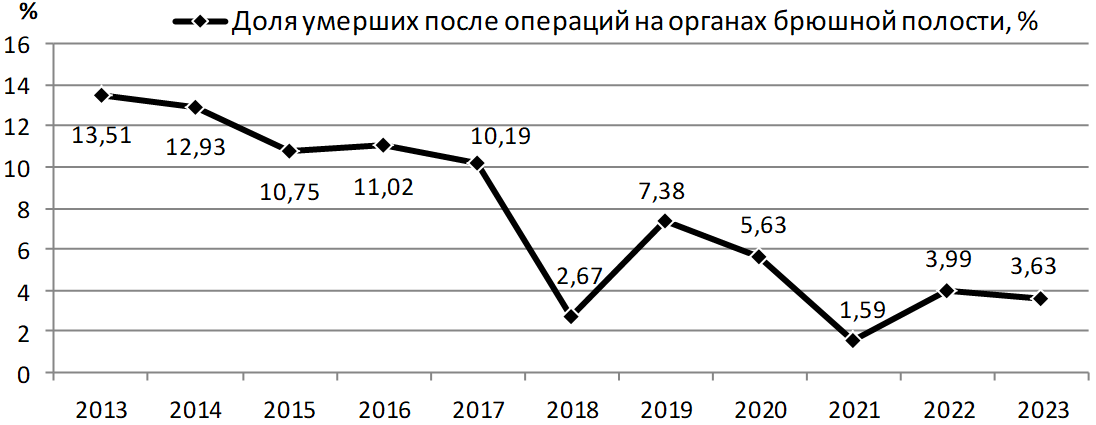
Рис. 4. Динамика умерших после операций на органах брюшной полости, %
Fig. 4. Dynamics of deaths after abdominal surgeries, percentage
С 2018 года выявлено снижение показателя летальных исходов через кратковременный подъем в 2019 году.
Анализ удельного веса летального исхода (ЛИ) после операций на ОБП показал, что за исследуемый период в целом установлен тренд на ее снижение с 13,51 % до 3,63 %. У лиц ТВ динамика удельного веса ЛИ отражала снижение с 59,02 % до 21,67 %, в то время как у лиц ПВ этот показатель имел противоположную направленность с нарастанием до 86,88 % в 2021 г. и сохранил высокое значение на уровне 78,33 % в 2023 г. (рисунок 5).
За изучаемый период удельного веса умерших вследствие БОП выявлены противоположные тренды изменений: у пациентов ТВ удельный вес снижался с 2,26 % до 1,48 %, в то время как у пациентов ПВ оставался без динамики 3,69 % – 3,47 %.
Вместе с тем в структуре летальности у пациентов ТВ наблюдается снижение удельного веса умерших, оперированных по поводу язвы желудка и двенадцатиперстной кишки (с 3,76 % до 1,17 %), неинфекционного энтерита (0,65 % до 0,30 %), других причин болезней кишечника (с 3,72 % до 0,38 %), из которых преобладал паралитический илеус и непроходимость кишечника без грыжи (с 9,58 % до 2,70 %). У пациентов ПВ, напротив, наблюдалось повышение удельного веса умерших, оперированных по поводу язвы желудка и двенадцатиперстной кишки (с 7,53 % до 10,29 %), неинфекционного энтерита (0,91 % до 1,79 %), паралитического илеуса и непроходимости кишечника без грыжи (14,2 % – 10,10 %). Удельный вес послеоперационной летальности при болезни печени также имел тенденцию к нарастанию. Так, у пациентов ТВ этот показатель повышался с 13,72 % до 17,77 %, в ПВ – 16,53 % до 19,04 %. Аналогичная тенденция наблюдалась у пациентов с фиброзом и циррозом печени (27,48 % – 23,95 % и 21,66 % – 26,15 % соответственно). Также у пациентов обеих возрастных групп, оперированных по поводу болезни поджелудочной железы и острого панкреатита, отмечалась тенденция прироста данного показателя.
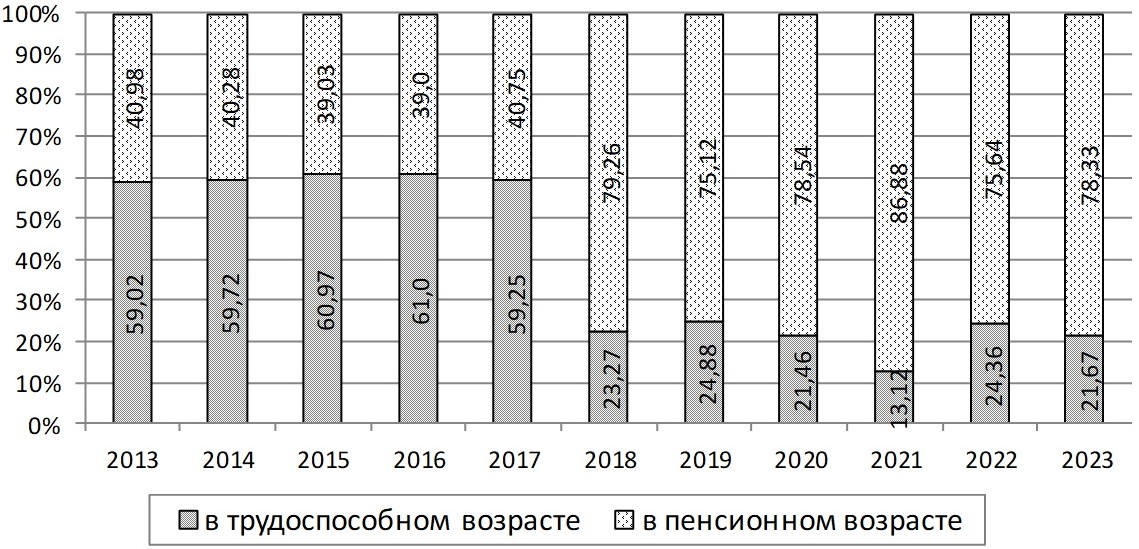
Рис. 5. Динамика возрастной характеристики умерших после операций на органах брюшной полости, %
Fig. 5. Dynamics of age characteristics of those who died after abdominal surgeries, percentage
Проведённый анализ показал, что наибольший вклад в послеоперационную летальность за период 2013–2023 гг. внесли болезни печени как у пациентов трудоспособного возраста (13,72–16,53 %), так и у пациентов пенсионного возраста (18,60–19,04 %). Основной причиной летальных исходов среди заболеваний печени являлись фиброз и цирроз печени, на долю которых приходилось 27,48–21,66 % и 28,46–26,15 % соответственно (см. таблицу).
Таблица
Table
Удельный вес умерших вследствие болезней органов пищеварения в численности госпитализированных пациентов в стационары Санкт-Петербурга за 2013–2023 гг. (%)
The proportion of deaths due to diseases of the digestive system in the number of patients admitted to St. Petersburg hospitals for 2013–2023 (in percent)
Наименование болезней по МКБ-10 | Трудоспособный возраст (18 лет и старше) | ||||||||||
2013 | 2014 | 2015 | 2016 | 2017 | 2018 | 2019 | 2020 | 2021 | 2022 | 2023 | |
Болезни органов пищеварения | 2,26 | 2,43 | 2,18 | 2,4 | 2,06 | 1,2 | 1,09 | 1,83 | 1,61 | 1,25 | 1,48 |
из них: язва желудка и двенадцатиперстной кишки | 3,76 | 4,79 | 3,54 | 4,43 | 4,42 | 1,18 | 1,1 | 2,66 | 1,87 | 1,59 | 1,71 |
грыжи | 0,71 | 0,52 | 0,39 | 0,51 | 0,56 | 0,13 | 0,06 | 0,17 | 0,11 | 0,05 | 0,04 |
неинфекционный энтерит и колит | 0,65 | - | 2,11 | 0,99 | 1,68 | 0,16 | 0,44 | 0,61 | 0,56 | 0,51 | 0,30 |
из них: болезнь Крона | 2,35 | 1,33 | - | - | - | 0,2 | 0,7 | 0,13 | 0,17 | 0,20 | |
язвенный колит | 1,47 | 2,37 | 3,41 | 1,66 | 2,64 | 0,47 | 1,25 | 0,38 | 0,77 | 0,82 | 0,57 |
другие болезни кишечника | 3,72 | 3,74 | 3,44 | 3,08 | 2,77 | 0,4 | 0,15 | 0,49 | 0,27 | 0,30 | 0,38 |
из них: |
|
|
|
|
|
|
|
|
|
|
|
паралитический илеус и непроходимость кишечника без грыжи | 9,58 | 8,71 | 7,44 | 8,4 | 6,24 | 3,97 | 2,02 | 2,11 | 2,25 | 2,56 | 2,70 |
дивертикулярная болезнь кишечника | 2,0 | 2,63 | 2,4 | 2,45 | 1,61 | 0,82 | 0,23 | 1,45 | 0,46 | 0,72 | 0,99 |
болезни печени | 13,72 | 15,32 | 17,76 | 19 | 18,53 | 19,23 | 17,9 | 23,54 | 21,52 | 17,77 | 16,53 |
из них: фиброз и цирроз печени | 27,48 | 28,29 | 28,75 | 28,01 | 26,4 | 26,15 | 24,94 | 29,6 | 27,44 | 23,95 | 21,66 |
болезни желчного пузыря, желчевыводящих путей | 0,83 | 0,99 | 0,83 | 1,06 | 0,95 | 0,11 | 0,04 | 0,09 | 0,12 | 0,32 | 0,16 |
болезни поджелудочной железы | 2,19 | 2,49 | 2,16 | 2,28 | 2,02 | 1,73 | 1,54 | 2,74 | 2,09 | 1,62 | 1,86 |
из них: острый панкреатит | 4,42 | 4,82 | 5,22 | 5,6 | 5,75 | 4,11 | 3,49 | 6,71 | 5,14 | 3,82 | 4,56 |
Наименование болезней по МКБ-10 | Пожилой возраст (с 55 лет у женщин и с 60 лет у мужчин) | ||||||||||
2013 | 2014 | 2015 | 2016 | 2017 | 2018 | 2019 | 2020 | 2021 | 2022 | 2023 | |
Болезни органов пищеварения | 3,69 | 3,79 | 3,42 | 3,81 | 3,3 | 2,82 | 2,88 | 4,48 | 4,05 | 3,09 | 3,47 |
из них: язва желудка и двенадцатиперстной кишки | 7,53 | 9,12 | 6,78 | 6,89 | 8.0 | 7,53 | 7,12 | 9,92 | 9,21 | 10,41 | 10,29 |
грыжи | 1,1 | 0,92 | 0,66 | 0,91 | 0,9 | 0,73 | 0,55 | 1,19 | 1,08 | 0,76 | 0,66 |
неинфекционный энтерит и колит | 0,91 | 2,17 | 4,34 | 1,69 | 2,84 | 1,87 | 1,84 | 3,58 | 3,97 | 4,11 | 1,79 |
из них: болезнь Крона | - | - | 3,01 | - | - | 1,95 | 1,39 | 1,14 | 1,68 | 1,95 | 0,96 |
язвенный колит | 2,08 | 5,05 | 7,56 | 3,36 | 5,08 | 3,93 | 4,72 | 7,19 | 6,06 | 4,59 | 3,70 |
другие болезни кишечника | 8,61 | 7,8 | 7,68 | 6,59 | 6,24 | 5,16 | 5,2 | 7,23 | 7,44 | 5,30 | 5,01 |
из них: |
|
|
|
|
|
|
|
|
|
|
|
паралитический илеус и непроходимость кишечника без грыжи | 14,2 | 10,67 | 9,88 | 11,57 | 8,42 | 12,82 | 9,08 | 10,53 | 12,93 | 11,25 | 10,10 |
дивертикулярная болезнь кишечника | 2,2 | 2,97 | 2,75 | 3,61 | 1,82 | 1,97 | 1,76 | 3,98 | 4,29 | 2,35 | 2,17 |
болезни печени | 18,6 | 15,91 | 18,29 | 25,32 | 20,34 | 17,83 | 21,14 | 26,09 | 21,76 | 18,43 | 19,04 |
из них: фиброз и цирроз печени | 28,46 | 26,82 | 27,04 | 34,77 | 28,57 | 24,91 | 26,28 | 34,2 | 27,28 | 24,49 | 26,15 |
болезни желчного пузыря, желчевыводящих путей | 1,3 | 1,55 | 1,42 | 2,63 | 1,55 | 1,37 | 1,35 | 1,95 | 1,61 | 1,25 | 1,70 |
болезни поджелудочной железы | 2,7 | 2,62 | 2,84 | 3,52 | 2,69 | 2,19 | 2,2 | 3,88 | 3,7 | 1,93 | 2,24 |
из них: острый панкреатит | 8,43 | 8,43 | 8,95 | 9,64 | 10,09 | 8,06 | 6,57 | 11,87 | 10,23 | 5,83 | 7,24 |
Среди причин ЛИ второе место занимает язвенная болезнь желудка и двенадцатиперстной кишки. Установлено, что в 2–5 раз чаще умирают пациенты ПВ по сравнению с ТВ, что обусловлено тяжелыми осложнениями заболевания (кровопотерями, прободением). Так, удельный вес умерших в ПВ колебался от 7,53 до 10,29 %, в то время как доля пациентов ТВ варьировала от 1,71 % до 3,76 %, что больше в 2,2 раза.
На третьем месте причин летальности выступают другие болезни кишечника, включая паралитический илеус и непроходимость кишечника без грыжи. Однако этот показатель за период 2013–2023 гг. среди пациентов ПВ уменьшился в 1,4 раза (14,2 % в 2013 г. и 10,1 % в 2023 г.), у лиц ТВ – с 9,58 до 2,70 %, т. е. в 3,55 раза, что, вероятно, может быть связано с ранним обращением за медицинской помощью и качеством ее оказания. Среди болезней поджелудочной железы отмечено увеличение летальности от острого панкреатита пациентов ТВ (4,42 % в 2013 г. и 4,56 % в 2023 г.) по сравнению с показателем пациентов ПВ (8,43 % в 2013 г. и 7.24 % в 2023 г.), при этом показатели также были больше в ПВ, чем в ТВ.
Обсуждение
Хронические БОП и летальность взрослого населения вследствие БОП остаются наиболее серьезной проблемой для здравоохранения Российской Федерации.
Проведенный анализ динамики заболеваемости свидетельствует о ежегодном приросте некоторых нозологических форм, таких как гастрит/дуоденит, ГПОД, неинфекционный энтерит и колит, болезни печени, болезни желчного пузыря и желчевыводящих путей, болезни поджелудочной железы, послеоперационных осложнений ОБП за анализируемый период у лиц разных возрастных групп. Несмотря на достижения в лечении и широкий спектр применяемых лечебных средств, отмечен рост болезни Крона и язвенного колита, паралитического илеуса и непроходимости кишечника без грыжи за последние годы.
За наблюдаемый период отмечено снижение частоты послеоперационных осложнений и летальных исходов после операций на органах брюшной полости у пациентов трудоспособного и пенсионного возраста. Основными причинами послеоперационной смертности являлись заболевания печени, поджелудочной железы, язвенная болезнь желудка и двенадцатиперстной кишки, а также другие болезни кишечника, включая паралитический илеус и кишечную непроходимость без грыжи. Полученные данные позволяют обозначить основные направления решения проблемы в рамках первичной и вторичной профилактики БОП.
Заключение
Заболеваемость представляет собой интегральный медико-статистический показатель, отражающий совокупность заболеваний, впервые зарегистрированных в течение календарного года. Ретроспективный анализ заболеваемости заболеваниями органов пищеварения среди жителей Санкт-Петербурга в возрасте 18 лет и старше
за 2013–2023 гг. выявил особенности динамики и структуры, а также их отличия
от среднероссийских показателей, проявившиеся в уровне послеоперационных осложнений и летальности. В Санкт-Петербурге отмечен рост заболеваемости БОП, тогда как по стране в целом – его снижение. Результаты данного исследования по структуре и динамике БОП позволяют совершенствовать профилактические мероприятия на уровне региона СПб.
В целом проблема БОП имеет медико-социальную значимость, возникает необходимость принятия управленческих решений, направленных на снижение заболеваемости и инвалидности как на региональном, так и на федеральном уровнях.
Благодарности
Финансирование научной работы осуществлялось за счет ФГБУ ФНОЦ МСЭ и Р имени Г.А. Альбрехта Минтруда России. Исследование не имело спонсорской поддержки.





Список литературы
Барановский А.Ю., Беляев А.М., Кондрашина Э.А. 2019. Показатели заболеваемости и смертности от болезней органов пищеварения в СЗФО России и меры, принимаемые по их снижению. – Российский журнал гастроэнтерологии, гепатологии, колопроктологии. 29(1): 36–46. https://doi.org/10.22416/1382-4376-2019-29-1-36-46
Барановский А.Ю., Кантемирова Р.К., Сердюков С.В., Фидарова З.Д., Пальгова Л.К., Райхельсон К.Л., Кондрашина Э.А., Марченко Н.В., Прашнова М.К., Пазенко Е.В. 2020. Медико-социальная экспертиза при заболеваниях органов пищеварения. Учебное пособие. – Санкт-Петербург.
Будаев Б.С., Кицул И.С., Банзарова Л.П., Тармаева И.Ю., Богданова О.Г. 2022. Болезни органов пищеварения: структура и динамика на региональном уровне. Проблемы социальной гигиены, здравоохранения и истории медицины. 30(2): 232-8. https://doi.org/10.32687/0869-866X-2022-30-2-232-238
Вялов С.С., Гилюк А.В. 2025. Доказательная гастроэнтерология: новые тренды, чекапы и протоколы. Учебное пособие. АСТ. 642.
Гурьянова Н.Е. Общая заболеваемость населения Удмуртской Республики болезнями органов пищеварения и её прогноз 2020. Здоровье, демография, экология финно-угорских народов. (4): 24–6.
Гурьянова Н.Е., Иванова М.А. 2022. Половозрастные характеристики пациентов с болезнями органов пищеварения и причины их обращения за медицинской помощью. – Современные проблемы здравоохранения и медицинской статистики. (1): 337–51. https://doi.org/10.24412/2312-2935-2022-1-337-351
Ермолицкая М.З. 2023. Прогнозирование заболеваемости болезней органов пищеварения на территории Российской Федерации. – Здоровье населения и среда обитания. ЗНиСО. 31(6): 20–6. https://doi.org/10.35627/2219-5238/2023-31-6-20-26
Ивашкин В.Т., Шептулин А.А., Алексеева О.П. Алексеенко С.А., Барановский А.Ю., Зольникова О.Ю., Корочанская Н.В., Маммаев С.Н., Хлынов И.Б., Цуканов В.В. 2021. Динамика показателей смертности от болезней органов пищеварения в различных субъектах Российской Федерации в период пандемии новой коронавирусной инфекции. – Российский журнал гастроэнтерологии, гепатологии, колопроктологии. 31(5): 25–33. https://doi.org/10.22416/1382-4376-2021-31-5-25-33
Кантемирова Р.К., Сердюков С.В., Фидарова З.Д., Чернякина Т.С., Кузнецова Ю.И. 2020. Возрастные особенности заболеваемости и инвалидности при болезнях органов пищеварения у взрослого населения Санкт-Петербурга в динамике за 2013–2017 гг. Успехи геронтологии. 33(1): 179–88. doi: 10.34922/AE.2020.33.1.024
Кантемирова Р.К., Фидарова З.Д., Чернякина Т.С., Зальнова И.А., Сердюков С.В. 2023. Возрастные особенности заболеваемости и инвалидности при болезнях органов пищеварения у взрослого населения Санкт-Петербурга в динамике за 2013–2021 гг. Физическая и реабилитационная медицина. 5(4): 39–57. doi 10.26211/2658-4522-2023-5-4-39-57
Кантемирова Р.К., Хавинсон В.Х., Ишутина И.С., Шошмин А.В. 2020. Реабилитация инвалидов с заболеваниями, ассоциированными с возрастом. – Реабилитация инвалидов: национальное руководство. Краткое издание / под ред. Г.Н. Пономаренко. М.: ГЭОТАР-Медиа. 544. (Гл. 13. 506–19). doi: 10,33029/9704-5618-7- REI-2020-1-544
Колбина Т.В., Сахбиева Э.Ш., Шубин Л.Л. 2022. Анализ смертности в Удмуртской Республике от болезней органов пищеварения за 2014–2018 гг. Modern Science. 4(3): 72–4.
Кореневская Е.В., Лопухова В.А. 2019. Динамика и территориальные особенности первичной заболеваемости взрослого населения Курской области болезнями органов пищеварения. – Современные проблемы здравоохранения и медицинской статистики. (2): 250–9. https://doi.org/10.24411/2312-2935-2019-10040
Корочанская Н.В, Дурлештер В.М., Ковалевская О.В., Серикова С.Н., Попандопуло К.И. 2019. Показатели заболеваемости и смертности от болезней органов пищеварения в Краснодарском крае и качество оказания медицинской помощи гастроэнтерологическим пациентам. Российский журнал гастроэнтерологии, гепатологии, колопроктологии. 29(4): 30–7. https://doi.org/10.22416/1382-4376-2019-29-4-30-37
Петров И.В., Амирова Т.Х., Петрова Ф.С., Альмухаметов А.А., Гильманов А.А. 2024. Болезни органов пищеварения: многолетний эпидемиологический анализ. Вестник Авиценны. 26(4): 619–29. https://doi.org/10.25005/2074-0581-2024-26-4-619-629
Рунихина Н.К., Кантемирова Р.К., Ильницкий А.Н., Прощаев К.И. 2023. Гериатрическая реабилитация: особенности организации. – Гериатрия: национальное руководство / под ред. О.Н. Ткачевой, Е.В. Фроловой, Н.Н. Яхно. – 2-е изд., перераб. и доп. Москва: ГЭОТАР-Медиа. 576–85. doi: 10.33029/9704-7109-8GNR-2023-1-720
Шмакова Н.Н., Дмитриева Т.В., Дмитриев В.Н., Урусова М.А., Андреева Н.А., Пензев С.А., Запарий Н.С., Пайков А.Ю. 2021. Региональные особенности медико-демографических показателей здоровья населения Белгородской области (на примере болезней органов пищеварения за период 2000–2017 гг.). ЗНиСО. (7): 57–66. URL: https://cyberleninka.ru/article/n/ regionalnye-osobennosti-mediko-demograficheskih-pokazateley-zdorovya-naseleniya-belgorodskoy-oblasti-na-primere-bolezney-organov (дата обращения: 15.03.2025).
Kantemirova R.K., Fidarova Z.D., Chernyakina T.S., Glazunova G.M., Sviridova E.O., Karol E.V., Titkov Yu.S. 2019. Dynamics and Structure of Primary Disability in Retirement–Age Citizens Applying to the Bureau of Medical and Social Expertise of St. Petersburg in 2006–2017. Advances in Gerontology. 9(1): 30–5.