Клинический случай консервативной подготовки альвеолярной костной ткани перед имплантацией во фронтальном отделе
Aннотация
Восстановление мягких тканей и необходимого объема костной ткани во фронтальном отделе верхней и нижней челюсти является одной из самых сложных задач в современной стоматологии. Известные и часто используемые методы хирургической подготовки имеют высокий риск осложнений. Цель исследования: провести и проанализировать этапы и результаты малоинвазивного способа подготовки альвеолярной костной ткани во фронтальном отделе верхней челюсти. В основе методики лежит концепция Tissue Stretching Concept c модифицированным трансдентальным доступом. Данная методика позволяет за счет экструзии провести поэтапную подготовку альвеолярной костной ткани без потери объема мягких тканей и межальвеолярной высоты. В данной статье представлен клинический случай, демонстрирующий все этапы и окончательный результат предложенной методики.
Введение
Анатомические особенности строения альвеолярной костной ткани во фронтальном отделе верхней и нижней челюсти всегда представляли сложность при планируемой имплантации [Тунева и др., 2019; Дьякова и др., 2020]. Помимо тонкой вестибулярной костной ткани, которая чаще всего повреждается во время удаления, у пациентов наблюдается тонкий биотип десны, что влияет на конечный эстетический результат [Groenendijk et al., 2023].
Для успешной реабилитации пациентов при наличии дефектов во фронтальном отделе верхней челюсти необходимо наличие оптимального объема костной и мягких тканей [Епифанов, 2017; Иващенко, 2021]. Среди врачей стоматологов популярна методика немедленной имплантации, которая позволяет сократить сроки лечения, а также при наличии первичной стабилизации провести непосредственное протезирование. Но данная методика не всегда реализуема из-за анатомических особенностей в зоне вмешательства [Ашурко и др., 2023; Перемультер, 2023; Bassir et al., 2019].
Для того чтобы восполнить недостающий объем, проводятся костнопластические операции, что не всегда приводят к желаемому результату. Самым частым осложнением при проведении костной пластики является отсутствие интеграции костнопластического материала, что влечет за собой возникновение еще большего дефекта костной ткани. Помимо этого, рубцовые изменения слизистой оболочки влияют на «розовую эстетику» [Погосян и др., 2020; Рыжова и др., 2022; Bassetti et al., 2016; Chackartchi et al., 2020].
Существует концепция TMC (Tissue Master Concept), в основе которой лежит сохранение зубов с применением форсированной экструзии [Фролов, 2020; Pedro Marcelo Tondelli, 2014] Показаниями для данного метода являются субгингивальные дефекты, трещины корней, резорбции, а также переломы коронковой части зубов вследствие травмы. Для реализации данной концепции необходимо наличие горизонтальной и вертикальной опоры в виде стекловолоконных штифтов, зафиксированных вертикально на жевательной/режущей поверхности причинного зуба, а также горизонтально на вестибулярные поверхности опорных зубов. В течение определенного времени поэтапно проводится экструзия зуба с последующей фиксацией в заданном положении и в дальнейшем – протезирование. [Гажва и др., 2021; Normand Bach et al., 2004; Bruhnke, 2020].
В данной статье продемонстрирован клинический случай с модификацией концепции TMC, которая позволяет не только сохранить субгингивально разрушенные зубы за счет изменения типа фиксации вертикального штифта, но и подготовить опорные ткани к планируемой имплантации без применения каких-либо костно-пластических материалов, являющихся инородными для организма и приводящих в дальнейшем к осложнениям, а также позволяет сократить сроки лечения до достижения полноценного функционирования.
Цель данного исследования – изучить эффективность применения методики экструзионной терапии с трансдентальным доступом для подготовки альвеолярной костной ткани к немедленной имплантации; оценить качество и количество костной ткани, а также мягкотканного комплекса.
Материалы и методы
Одномоментная имплантация и немедленная нагрузка временной коронкой с предварительной малоинвазивной подготовкой альвеолярной костной ткани методом экструзионной терапии.
Для оценки эффективности и возможности реализации предложенной методики взять клинический случай.
В стоматологическую клинику обратилась пациентка Б. с жалобами на подвижность центрального зуба слева, гноетечение. Был проведен стандартный осмотр полости рта, исследование снимков, полученных методом КЛКТ. Анализ полученных снимков продемонстрировал деструктивные изменения в периапикальных тканях.
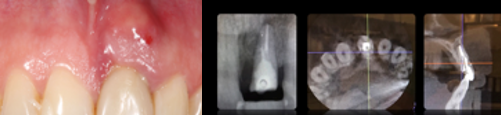
Рис. 1. Клиническая ситуация
Fig. 1. Clinical situation
При проведении клинического осмотра объективно: подвижность коронки зуба II степени; при пальпации определяется гнойный экссудат, пальпация болезненная. Пациентке было предложено удаление зуба с последующей имплантацией. Тщательный анализ рентгенологических снимок продемонстрировал тонкую вестибулярную стенку, а также атрофию костной ткани на 1/3 длины зуба 21. Оценив все риски и осложнения, которые возможны при немедленной имплантации либо отсроченной имплантации, было принято решение провести экструзию зуба 21 с целью подготовки альвеолярной костной ткани и мягких тканей к планируемой отсроченной имплантации, без применения дополнительных костных материалов или барьерных мембран.
Первым этапом было удаление подвижной коронкой части зуба 21, изоляция мягких тканей методом растяжения с внесением ленты из политетрафторэтилена (Патент № 2800252).
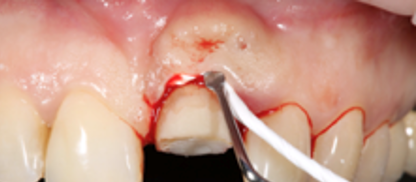
Рис. 2. Растяжение мягких тканей
Fig. 2. Soft Tissue stretching
При наличии изменённых тканей в полости зуба проводится некрэктомия и пломбирование полости зуба жидкотекучим композитным материалом для дальнейшей фиксации стекловолоконного штифта и формирования культи зуба.
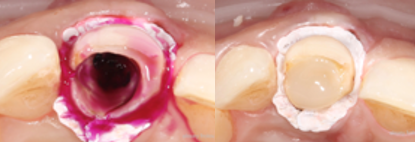
Рис. 3. Некрэктомия, пломбирование и формирование культи (билдап)
Fig. 3. Necrectomy, filling and build-up
Предварительно был снят слепок с причинного зуба для изготовления силиконового ключа и в последующем временной пластмассовой коронки, которая является композитным фиксатором и горизонтальной опорой при экструзии.
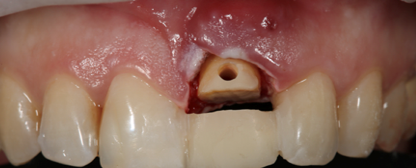
Рис. 4. Временная реставрация и создание трансдентального доступа
Fig. 4. Temporary restoration and creating transcendental access
После изготовления временной пластмассовой коронки создается трансдентальная площадка для фиксации опорного стекловолоконного штифта, который будет служить вертикальной тягой будущей конструкции.
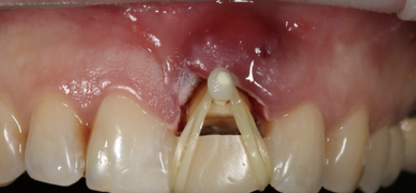
Рис. 5. Фиксация стекловолоконного штифта и ортодонтических эластиков
Fig. 5. Fixation of fiberglass pin and orthodontic elastics
Во время первого этапа экструзии мы достигаем выдвижения зуба по своей оси и растяжения периодонтальных волокон, которые необходимо в дальнейшем стабилизировать сроком до 2–3 недель.
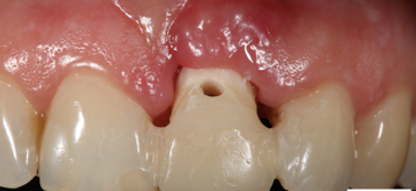
Рис. 6. Стабилизация зуба
Fig. 6. Tooth stabilization
Спустя 3 недели проводится следующий этап экструзионной терапии для продолжения поэтапной подготовки альвеолярной костной ткани к планируемой имплантации. Для этого повторно создается новая площадка для позиционирования и фиксация вертикальной тяги апикальнее предыдущей. Данная процедура проводится повторно, каждые 2–3 недели, до полноценного восстановления костной ткани в лунке удаленного зуба по всему параметру и полного выдвижения зуба.
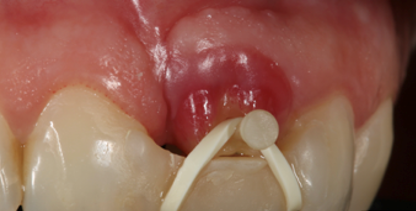
Рис. 7. Экструзия до полного выдвижения зуба
Fig. 7. Extrusion until fully extended
На всех этапах проводимого лечения проводился рентгенологический контроль путем анализа внутриротовых прицельных снимков, а также снимков, полученных методом конусно-лучевой томографии. На данных снимках проводился анализ траектории движения зуба по оси, состояние периапикальных тканей, периодонтального пространства, а также таких параметров, как ширина и высота альвеолярного гребня в области проводимой терапии.
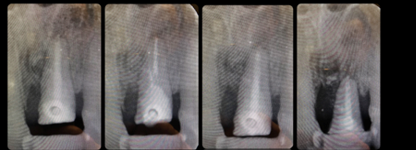
Рис. 8. Рентгенологические снимки в процессе лечения
Fig. 8. X-ray during treatment
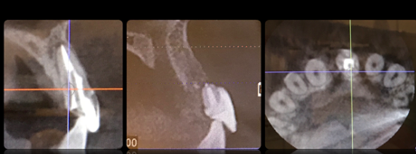
Рис. 9. Данные компьютерной томографии
Fig. 9. Computer tomography data
Полученные рентгенологические данные продемонстрировали сохранение оптимальных параметров костной лунки в области зуба 21, достижение равномерной минерализации костной ткани и восстановление объема мягких тканей, что позволяет провести немедленную имплантацию после удаления зуба 21 с немедленной нагрузкой временной пластмассовой коронкой.
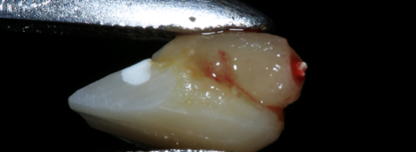
Рис. 10. Удаление зуба
Fig. 10. Tooth extraction
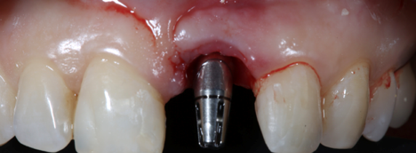
Рис. 11. Имплантация
Fig. 11. Implantation
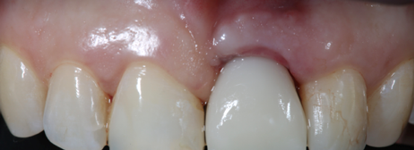
Рис. 12. Временное протезирование
Fig. 12. Temporary prosthetics
Дополнительно была проведена пластика мягких тканей с использованием ССТ для создания оптимального мягкотканного профиля в области опорного зуба. Постоянное протезирование было проведено спустя 2 месяца с изготовлением коронки из диоксида циркония.
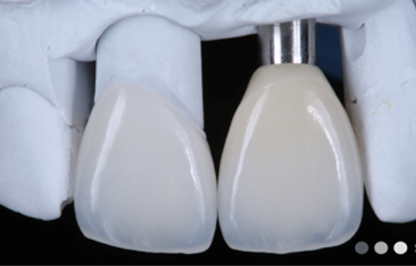
Рис. 13. Постоянное протезирование
Fig. 13. Prosthetic restoration
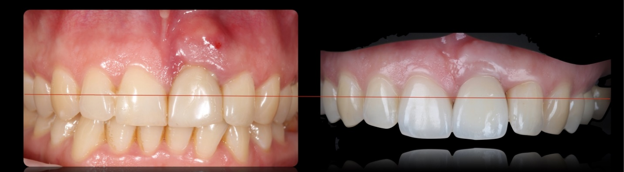
Рис. 14. Клиническая ситуация до и после лечения
Fig. 14. Clinical case before and after treatment
Выводы
На основании представленного клинического случая было доказано, что предложенная методика является альтернативой традиционных методов подготовки альвеолярной костной ткани в эстетически значимой зоне, что представляется крайне важным в плане высоких требований и ожиданий пациентов.
Простота применения заключается в исключении повторных хирургических операций, костной пластики с применением остеопластических материалов и мембран, что исключает возникновение осложнений и присоединение воспалительного процесса.
Также отсутствует необходимость применения дополнительного специального оборудования или материалов, что позволяет произвести атравматичное удаление зуба, консервативную подготовку альвеолярной костной ткани и в дальнейшем имплантацию в необходимых костных условиях.





Список литературы
Ашурко И.П., Крылова Д.А., Шехтер А.Б., Давлетшин Д.Н., Тарасенко С.В. 2023. Применение коллагенового матрикса для аугментации мягких тканей во фронтальном отделе верхней челюсти. Актуальные проблемы медицины. 46(3): 261–273. doi: 10.52575/2687-0940-2023-46-3-261-273
Гажва С.И., Тетерин А.И., Просквирина Ж.С., Янышева К.А. 2021. Способы ортопедического лечения пациентов с разрушенными клиническими коронками опорных зубов. Медико-фармакологический журнал Пульс. 23(10): 56–63. doi: 10.26787/nydha-2686-6838-2021-23-10-56-63
Дьякова М.В., Беспалова Н.А., Клочков А.С., Дурново Е.А. 2020. Сохранение костного и мягкотканного компонентов альвеолярного гребня при немедленной имплантации в эстетической зоне челюстей в условиях дефицита костной ткани. Современные технологии в медицине. 12(1): 57–64. doi: 10.17691/stm2020.12.1.07
Епифанов С.А., Скуредин В.Д, Пашкова И.П., Крайнюкова Л.А. 2017. Особенности дентальной имплантации в области фронтальной группы зубов верхней челюсти. Вестник Национального медико-хирургического Центра им Н.И. Пирогова. 12(2): 148.
Иващенко А.В., Яблоков А.Е., Марков И.И., Монаков В.А., Нестеров А.М. 2021. Особенности трофики тканей после установки дентальных имплантатов. Вестник медицинского института «Реавиз»: реабилитация, врач и здоровье. 3(51): 79–84. doi: 10.20340/vmi-rvz.2021.3.DENT.1
Перемультер М.Н. 2023. Влияние плотности костных тканей на напряженно-деформированное состояние вблизи дентальных имплантатов. Вестник Самарского государственного технического университета. Физико-математические науки. 27(1): 189–201. doi: 10.14498/vsgtu1976
Погосян Н.М., Новожилова М.С., Габов Р.С., Рыжова И.П. 2020. Разработка малоинвазивного способа подготовки костной ткани перед имплантацией с использованием биологического потенциала собственного организма. Актуальные проблемы медицины. 43(2): 249–256. doi: 10.18413/2687-0940-2020-43-2-249-256
Рыжова И.П., Погосян Н.М., Гонтарев С.Н., Чуев И.С., Гонтарева И.С., Новожилова М.С., Денисова В.Ю. 2022. Роль непосредственного протезирования в процессе хирургической подготовки альвеолярной костной ткани к имплантации. Вестник новых медицинских технологий. 29(4): 57–61. doi: 10.24412/1609-2163-2022-4-57-61
Тунева Н.А., Богачева Н.В., Тунева Ю.О. 2019. Проблемы дентальной имплантации. Вятский медицинский вестник. 2(62): 86–93.
Фролов А.М. 2020. Применение концепции растяжения тканей и экструзионной терапии при работе с «безнадежными» зубами в эстетически значимой зоне. Эстетическая Стоматология. 1–2: 2.
Bassetti R.G., Stahli A., Basseti M.A., Sculean A. 2016. Soft Tissue Augmentation Procedures at Second-Stage Surgery: A Systematic Review. Clinical Oral Investigations. 20(7): 1369. doi: 10.1007/s00784-016-1815-2
Bassir S.H., El Kholy K., Chen C.Y., Lee K.A., Intini G. 2019. Outcome of Early Dental Implant Placement Versus Other Dental Implant Placement Protocols: A Systematic Review and Meta-Analysis. J Periodontal. 90(5): 493–506. doi: 10.1002/JPER.18-0338
Bruhnke M., Spies B., Beuer F., Neumeyer S. 2020. Forced Orthodontic Extrusion: A Practical Therapy Method for Apparently Hopeless Teeth? A Case Report. Int. J. Prosthodont. 33(6): 684–688. doi: 10.11607/ijp.6561
Chackartchi T., Romanos G.E., Sculean A. 2019. Soft Tissue-Related Complications and Management around Dental Implants. Periodontol 2000. 81(1): 124–138. doi: 10.1111/prd.12287
Groenendijk E., Staas T.A., Bronkhorst E.M., Raghoebar G.M., Meijer G.J. 2023. Factors Associated with Esthetic Outcomes of Flapless Immediate Placed and Loaded Implants in the Maxillary Incisor Region – Three-Year Results of a Prospective Case Series. J. Clin. Med. 12: 2625. doi: 10.3390/jcm12072625
Normand Bach et al. 2004. Orthodontic Extrusion: Periodontal Considerations and Applications. Journal of the Canadian Dental Association. 70(11): 775–780.
Pedro Marcelo Tondelli. 2014. Orthodontic Extrusion as an Aid in Oral Rehabilitation. OHDM. 13(2): 223.