Стоматологическая реабилитация пациентов с экстремальной резорбцией альвеолярного отростка верхней челюсти с применением скуловой имплантации
Aннотация
Инновационный метод скуловой имплантации является рациональным методом стоматологической реабилитации при экстремальной резорбции альвеолярного гребня. Однако, как и любой метод, связан с определёнными недостатками, к которым относятся затрудненный хирургический доступ, требующий значительного опыта, риск травмы орбиты, длительная речевая дисфункция, послеоперационный синусит, ороантральный свищ, периорбитальная и конъюнктивальная гематома. Цель исследования – оценка отдалённых результатов челюстно-лицевой и стоматологической реабилитации с использованием скуловой имплантации. При сравнительном анализе полученных данных выявлена значительно меньшая частота ранних послеоперационных осложнений при использовании скуловой имплантации – 3 (2,6 %, p = 0,112) в сравнении с классической имплантацией – 8 (11,5 %, p < 0,002). При полном отсутствии случаев отторжения скуловых имплантатов в отличие от традиционной имплантации – 8 (11,5 %, p < 0,002). Заключение. Реабилитация пациентов с экстремальной резорбцией альвеолярного отростка при использовании скуловых имплантатов проявила высокую результативность со значительно меньшей частотой местных осложнений и меньшим количеством утраченных имплантатов в сравнении с традиционной имплантацией.
Ключевые слова: скуловая имплантация, экстремальной резорбция, дентальные имплантаты, остеоинтеграция, протезирование, реабилитация, верхнечелюстной синус, качество жизни
Введение
Актуальность. В практике современной стоматологической реабилитации пациентов с атрофическими дефектами верхней челюсти существует несколько методов хирургических манипуляций, которые включают в себя остеотомию по методу Лефор-1 с интерпозиционными костными трансплантатами, синус-лифтинг, установку традиционных имплантатов с костной и без костной пластики. Упомянутые процедуры включают в себя двухэтапную процедуру с отсроченной установкой имплантата, что приводит к увеличению продолжительности реабилитационных мероприятий, увеличению экономических затрат пациента [Югай и др., 2013; Паскова и др., 2021]. Однако инновационный, но не получивший широкого распространения в клинической практике метод скуловой имплантации является наиболее рациональным методом стоматологической реабилитации при экстремальной резорбции альвеолярного гребня [Sohrabi et al., 2019; Borgonovo et al., 2021]. Это метод, не требующий двухэтапного подхода, пересадки трансплантата кости, обладающий наиболее широким спектром использования реабилитации пациентов, проявляющий наивысшую степень остеоинтеграции и фиксации. Длина скуловых имплантатов варьируется от 30 мм до 52,5 мм с фиксацией от основания скуловой кости до альвеолярного гребня с фиксированным абатментом [Souza et al., 2019]. Однако, несмотря на преимущества использования скуловой имплантации, её использование, как и любого метода, связано с определёнными недостатками, к которым относятся затрудненный хирургический доступ, требующий значительного опыта, риск травмы орбиты, длительная речевая дисфункция, послеоперационный синусит, ороантральный свищ, периорбитальная и конъюнктивальная гематома. В отечественной и зарубежной научной литературе не в полной мере освещены результаты долгосрочного использования имплантатов данной группы.
Цель исследования – оценка отдалённых результатов челюстно-лицевой и стоматологической реабилитации с использованием скуловой имплантации.
Материалы и методы
В исследовании приняло участие 28 пациентов в возрасте 47–69 лет, из которых 17 мужчин и 11 женщин. 19 пациентам были установлены скуловые и корневые дентальные имплантаты, из которых 11 исследуемым пациентам проведена двухсторонняя скуловая имплантация и 8 пациентам – односторонняя в комплексе с дентальными имплантатами, а также 9 пациентов прошли стоматологическую реабилитацию с использованием только классической дентальной имплантации. Весь комплекс оперативных процедур проведён в отделении челюстно-лицевой хирургии в ГУ РКБ «Республиканская клиническая больница» г. Тирасполь. Показаниями к установке скуловых имплантатов были дефект верхней челюсти после резекции опухоли – 12 (32,1 %) и классическая резорбция альвеолярной кости верхней челюсти – 16 (67,9 %). Все имплантаты в скуловую кость устанавливались под общим наркозом, дополненным местной инъекцией адреналина в месте разреза [Supriya et al., 2021]. Установка скуловых имплантатов проводилась по протоколу Бранемарка с препарированием костной ткани под обильным солевым орошением [Flanagan, Mascolo, 2018]. Область первого моляра была наиболее частой локализацией установки скулового имплантата. Всем пациентам применялся протокол реабилитации с использованием отсроченного протезирования с использованием съемных и несъёмных протезов. По истечении 5 лет после имплантации проведено клиническое и рентгенологическое обследование пациентов с исключением наличия неконтролируемых системных заболеваний, местных инфекций и патологических процессов, а также для оценки количественных и качественных характеристик костной ткани [Merlin et al., 2019]. Рентгенологическая оценка проведена с помощью панорамного обзора и компьютерной томографии. Скуловая имплантация принята как успешная при условии фиксированного положения в полости рта, удовлетворительной функциональности протеза, отсутствии подвижности, инфекции, болевого симптома, отёка и воспалительного процесса [Rostom, Al-Fahd, 2018].
Статистический анализ полученных данных проводился методами t-критерия Стьюдента, степени достоверности (p). Полученные результаты соответствовали зоне значений p < 0,05, достоверность считалось высокой при p < 0,01, очень высокой – при p < 0,001.
Результаты исследования и их обсуждение
Всего было установлено 62 скуловых (Nobel Biocare) имплантата и 92 дентальных имплантата (Nobel Biocare, BioHorizons, Osstem). При протезировании 16 (63,1 %) пациентам были фиксированы несъёмные диоксид циркониевые протезы, 12 (36,9 %) пациентам проведена реабилитация с использованием съёмных протезов с обтурирующими элементами и без.
В большинстве случаев операция по скуловой имплантации осуществлялась с перфорацией мембраны верхнечелюстного синуса при установке по 2 скуловых имплантата с каждой из сторон.
Воспалительный процесс, переимплантит, с последующей потерей остеоинтеграции в течение первого месяца после дентальной имплантации был зафиксирован в 8 клинических случаях. Подобная послеоперационная симптоматика с последующим переимплантитом при скуловой имплантации зафиксирована не была. Однако имели место клинические случаи возникновения послеоперационного верхнечелюстного синусита у 3 пациентов, в результате чего потребовалось эндоскопическое вмешательство в комплексе с медикаментозной терапией с сохранением скуловой и корневой дентальной конструкции. Сравнительная оценка послеоперационных осложнений у исследуемых пациентов представлена в таблице, на рисунке.
Сравнительная оценка послеоперационных осложнений у исследуемых пациентов
Comparative assessment of postoperative complications in the studied patients
Вид имплантации | Количество установленных имплантатов | Количество | Количество |
Скуловая имплантация | 62 | 3 (2,6 % p = 0,112) | 0 (0 %) |
Дентальная имплантация | 92 | 8 (11,5 % p < 0,002) | 8 (11,5 % p < 0,002) |
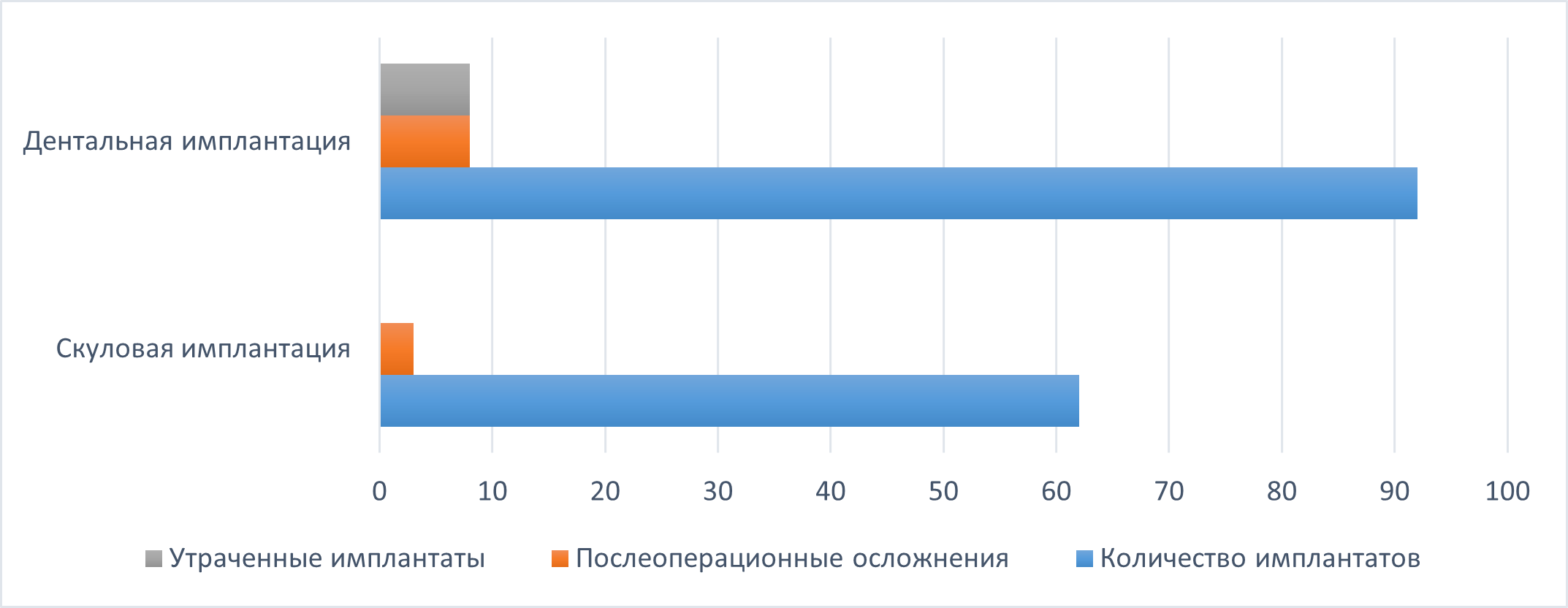
Сравнительная оценка послеоперационных осложнений
Comparative assessment of postoperative complications
При сравнительном анализе полученных данных выявлена значительно меньшая частота ранних послеоперационных осложнений при использовании скуловой имплантации – 3 (2,6 % p = 0,112) в сравнении с классической имплантацией – 8 (11,5 % p < 0,002). При полном отсутствии случаев отторжения скуловых имплантатов в отличие от традиционной имплантации – 8 (11,5 % p < 0,002). Данный факт объясняется значительной площадью соприкосновения основания скулового имплантата и костной ткани пациента, что обеспечивает достаточную ретенцию и стабильность фиксации.
Обсуждение
Скуловая имплантация являются перспективным методом лечения тяжелой атрофии верхней челюсти. Снижение кумулятивного успеха с течением времени является минимальным в течение первых 10 лет клинических исследований, описанных множеством зарубежных авторов [Peñarrocha-Diago et al., 2020; Gracher et al., 2021], что позволяет предположить, что скуловые имплантаты являются жизнеспособным долгосрочным вариантом реабилитации пациентов различных категорий. Следующим этапом исследований является наблюдение за зарегистрированными осложнениями, их профилактика и лечение наряду с критериями успеха, ориентированными на пациента, оценку риносинуса, состояние мягких тканей и удовлетворенность пациентов. Для оценки долгосрочной эффективности скуловой имплантации, состояния мягких и твердых тканей оперативного поля потребуются будущие клинические испытания с согласованной разработкой оценки критериев качества выживаемости имплантатов данного вида. Также необходимо отметить, что в проведенном клиническом исследовании стоматологическая реабилитация проводилась пациентам с приобретенной частичной или полной адентией челюстей. Отсутствовала группа пациентов, которым была необходима стоматологическая реабилитация после резекции альвеолярного гребня по поводу новообразований, что и является причиной высокого качества остеоинтеграции скуловых имплантатов.
Заключение
Реабилитация пациентов с экстремальной резорбцией альвеолярного отростка при использовании скуловых имплантатов проявила высокую результативность со значительно меньшей частотой местных осложнений и меньшим количеством утраченных имплантатов в сравнении с традиционной имплантацией. Однако скуловая имплантация как метод стоматологической реабилитации в связи с масштабной инвазивностью и сложностью хирургического этапа не получила достаточного распространения в клинической практике. Необходимы дальнейшие исследования долговременного использования малоизученной, но абсолютно оправданной и инновационной методики.
Благодарности
Работа выполнена без внешних источников финансирования.





Список литературы
Паскова Е.В., Маркелова Е.В., Голицына А.А., Русакова Е.Ю. 2021. Патогенетическое обоснование применения рекомбинантных интерлейкинов у пациентов с переломами челюсти с целью профилактики посттравматического остеомиелита. Российский иммунологический журнал. 24(1): 23–130. doi: 10.46235/1028-7221-979-PRF
Югай Ю.В., Толмачев В.Е., Маркелова Е.В., Голицына А.А. 2013. Оценка цитокинового профиля у пациентов до и после дентальной имплантации. Тихоокеанский медицинский журнал. 1: 31–33.
Sohrabi K., Esfandiari S., Mushantat A., Feine J. 2019. How Successful Are Small-Diameter Implants? A Literature Review. Clin. Oral. Implants. 23(5): 522–528. doi: 10.1111/j.1600-0501.2011.02410.
Borgonovo A., Grandi T., Vassallo S., Signorini L. Extrasinus. 2019. Zygomatic Implants for the Immediate Rehabilitation of the Atrophic Maxilla: 1-Year Postloading Results from a Multicenter Prospective Cohort Study. J. Oral Maxillofacial. 79(7): 356–365.
Souza R.F., Ribeiro A.B., Vecchia M.P., Costa L., Cunha T.R., Reis A.C. 2018. Mini vs. Standard Implants for Mandibular Overdentures: A Randomized Trial. J. Dent. 94(10): 1376–1384. doi:10.1177/0022034515601959.
Supriya E., Vinay V., Andreas T. 2021. Basics of Dental Implantology for the Oral Surgeon. 4(23): 121–167. doi: 10.1007/978-981-15-1346-6_18.
Flanagan D., Mascolo A. 2018. The Mini Dental Implant in Fixed and Removable Prosthetics: A Review. J. Oral. Implant. 39(1): 97–132. doi: 10.1563/ AAID-JOI-D-10-00052.1.
Merlin T., Tooher R., Weston A. 2019. Extending an Evidence Hierarchy to Include Topics Other than Treatment: Revising the Australian Levels of Evidence. BMC Med. Res. Methodol. 7(2): 38–40. doi: 10.1186/1471-2288-9-34.
Rostom D.A., Al-Fahd A. 2018. Mini Dental Implant Over Denture as an Alternative Treatment. Int. Dent. Med. J. Adv. 12(3): 2–8. doi: 10.15713/ins.idmjar.77.
Jofré J., Conrady Y., Carrasco C. 2018. Survival of Splinted Mini-Implants after Contamination with Stainless Steel. Int. J. Oral. Maxillofac. Implants. 34(1): 358–377.
Temizel S., Bourauel C., Dirk C., Hasan I. 2019. Clinical and Radiological Investigations of Mandibular Over Dentures Supported by Conventional or Mini-Dental Implants: A 2-Yearprospective Follow-Up Study. J. Prosthet. Dent. 121(2): 240–249. doi:12.1016/j. prosdent.2016.07.022.
Peñarrocha-Diago M., Bernabeu-Mira J.C., Fernández-Ruíz A., Aparicio C., Peñarrocha-Oltra D. Bone. 2020. Regeneration and Soft Tissue Enhancement Around Zygomatic Implants: Retrospective Case Series. Materials. 12(1): 310–377.
Gracher A.H.P., Moura M.B., Peres P.D.S., Thomé G., Padovan L.E.M., Trojan L.C. 2021. Full Arch Rehabilitation in Patients with Atrophic Upper Jaws with Zygomatic Implants: A Systematic Review. Int. J. Implant Dent. 15(1): 21–43.